හෘදය
| හෘදය | |
|---|---|
 මානව හෘදය | |
| තොරතුරු | |
| ලතින් | cor |
| ග්රීක | kardía (καρδία) |
| පද්ධතිය | සංසරණ |
ධමනිය | මහා ධමනිය,[a] පුප්ඵුසීය මහාපථය සහ දකුණු හා වම් පුප්ඵුසීය ධමනි[b] දකුණු කිරීටක ධමනිය, වම් මහා කිරීටක ධමනිය[c] |
ශිරාව | උත්තර මහා ශිරාව, අධර මහා ශිරාව,[d] දකුණු සහ වම් පුප්ඵුසීය ශිරා,[e] මහා හෘත් ශිරාව, මධ්ය හෘත් ශිරාව, කුඩා හෘත් ශිරාව, පූර්ව හෘත් ශිරා.[f] |
ස්නායුව | Accelerans nerve, සංචාර ස්නායුව |
| හඳුන්වනයන් | |
| ග්රේ ගේ | p.526 |
| MeSH | A07.541 |
| ව්යූහ විද්යාත්මක ශබ්දමාලාව | |
හෘදය (ඉංග්රීසි: Heart) යනුවෙන් හැඳන්වෙන්නේ මිනිසුන් සහ වෙනත් සතුන් තුළ දක්නට ලැබෙන පේශීමය අවයවයකි. මෙය සංසරණ පද්ධතියේ රුධිර වාහිනී ඔස්සේ රුධිරය පොම්ප කරයි.[1] රුධිරය මගින් සිරුරට ඔක්සිජන් සහ පෝෂක සැපයීම සිදුකරන අතර, පරිවෘත්තීය අපද්රව්ය බැහැර කිරීමට ද ආධාර වේ.[2] හෘදය පිහිටා ඇත්තේ උරස් කුහරයේ මධ්ය අවකාශය තුළ ය.[3]
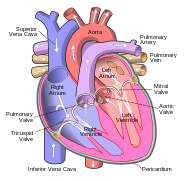
මිනිසුන්, සෙසු ක්ෂීරපායීන් සහ පක්ෂීන් තුළ හෘදය කුටීර හතරකට බෙදී පවතියි: ඉහළින් පිහිටි වම් සහ දකුණු කර්ණිකා සහ පහළින් පිහිටි වම් සහ දකුණු කෝෂිකා ලෙස ය.[4][5] සාමාන්යයෙන් දකුණු කර්ණිකාව සහ කෝෂිකාව එක්ව දකුණු හෘදය ලෙසත්, ඔට අනුරූප වම් පෙදෙස වම් හෘදය ලෙසත් හඳුන්වනු ලබයි.[6] මීට සාපේක්ෂව මත්ස්යයින්හට ඇත්තේ හෘත් කුටීර දෙකකි. එනම් කර්ණිකාවක් හා කෝෂිකාවක් ලෙස ය. නමුත් උරගයින්ට කුටීර තුනක් ඇත.[5] නිරෝගී හෘදයක් තුළ රුධිරය ගමන් කරන්නේ හෘදය තුළින් එක් දිශාවකට පමණි. මේ සඳහා හෘදයේ හෘත් කපාට පිහිටා ඇත. එමගින් ආපසු ගැලීම වළකියි.[3] හෘදය පෙරිකාඩියම නැමැති ආරක්ෂක පැසක් තුළ පිහිටයි. මෙහි තරලය සුළු වශයෙන් අන්තර්ගත වේ. හෘදයේ බිත්තිය ස්තර තුනකින් සෑදී ඇත. එනම්: එපිකාඩියම, මයෝකාඩියම, සහ එන්ඩොකාඩියම වශයෙනි.[7]
හෘදය සිරුර පුරා රුධිරය පොම්ප කරන පේශිමය අවයවයකි. මෙහි රිද්මය ඇති කරන්නේ සයිනො-හෘත්කර්ණික ගැටයේ පිහිටි ගතිකාරක සෛල මගිනි. මෙමගින් ජනනය වන විද්යුත් ආවේගය මගින් හෘදයේ සංකෝජනය සිදු වේ. මෙය හෘත් කර්ණික-කෝෂික ගැටය ඔස්සේ හෘදයේ සන්නයන පද්ධතිය තුළින් ගමන් කරයි. සංස්ථානික සංසරණයේ දී හෘදය තුළට ඔක්සිජන් හිග රුධිරය ලැබෙන අතර, මෙය උත්තර සහ අධර මහා ශිරා ඔස්සේ දකුණු කර්ණිකාවට ඇතුළු වේ. අනතුරුව එම රුධිරය දකුණු කෝෂිකාව වෙත ගමන් කරයි. එතැනින් රුධිරය පුප්ඵුසීය සංසරණය ඔස්සේ පෙනහැලි වෙත පොම්ප කෙරේ. එහිදී රුධිරයට ඔක්සිජන් ඇතුළු වන අතර, කාබන් ඩයොක්සයිඩ් ඉවත් වේ. ඔක්සිජනීකෘත රුධිරය අනතුරුව වම් කර්ණිකාව වෙත ඇතුළු වන අතර, වම් කෝෂිකාවෙන් මහා ධමනිය ඔස්සේ යළි සංස්ථානික සංසරණය වෙත පොම්ප කෙරේ. එහිදී ලබාගත් ඔක්සිජන් භාවිතයට ගැනෙන අතර, පරිවෘත්තිය මගින් කාබන් ඩයොක්සයිඩ් බවට බිඳහෙළයි.[8] හෘදය ස්පන්දනය වන්නේ ආසන්න වශයෙන් මිනිත්තුවට ස්පන්දන 72ක ශීඝ්රතාවකිනි.[9] ව්යායාමවල නිරතවීමෙන් හෘත් ස්පන්දන ශීඝ්රතාව තාවකාලිකව වැඩිවේ. එය දිගුකාලීනව අක්රීය හෘත් ස්පන්දන ශීඝ්රතාව අඩු කරයි. මෙය සෞඛ්යයට හිතකර වේ.[10]
2008 වන විට ගෝලීයව වඩාත්ම සුලබ මරණ සඳහා හේතුව ලෙස හෘත්සනාල රෝග (CVD) හඳුනාගෙන තිබේ. එය සම්පූර්ණ මරණ සංඛ්යාවෙන් 30%කි.[11][12] මේ අතුරිනුන් හතරෙන් තුනකට වඩා වැඩි ප්රමාණයක් කිරීටක ධමනි රෝගය සහ ආඝාතය නිසා ඇති වූ ඒවායි.[11] මේ සඳහා බලපාන අවදානම් සාධක අතර දුම්පානය, අධික බර, ව්යායාම මඳ වීම, ඉහළ කොලෙස්ටරොල්, අධි රුධිර පීඩනය, සහ දුබල ලෙස පාලනය වූ මධුමේහය වැනි සාධක ප්රධාන තැනක් ගනියි.[13] හෘත්සනාල රෝග බොහෝවිට පූර්ව සංකූලතාවන් දක්නට නොලැබෙන අතර, ඇතැම්විට පපුවේ වේදනාව හෝ කෙටි හුස්ම වැනි ලක්ෂණ දැකගත හැක. හෘදය පිළිබඳ රෝග විනිශ්චය සිදුකරනු ලබන්නේ වෛද්ය වාර්තා ඉතිහාසය, වෙදනලාවකින් හෘත්-ශබ්දවලට සවන්දීම, ECG, සහ අතිධ්වනි පරිලෝකන මගිනි.[3] හෘද රෝග පිළිබඳ සිය අවධානය යොමු කරන විශේෂඥ වෛද්යවරුන් හෘත් වෛද්යවේදීන් ලෙස හඳන්වයි. නමුත් ප්රතිකාර සඳහා වෙනත් විශේෂඥයින් ද දායක විය හැක.[12]
ව්යූහය

පිහිටීම සහ හැඩය

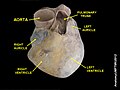
මානව හෘදය පිහිටියේ මැදි මධ්යවණ්ටනය තුළ, T5-T8 උස් කශේරුකා මට්ටමේ ය. පෙරිකාඩියම නැමැති ද්විත්ව පටලමය පැසක් හෘදය වටකොට පිහිටන අතර, එය මධ්යවණ්ටනයට සම්බන්ධව පවතී.[15] හෘදයේ පසුපස පෘෂ්ඨය කශේරුවට ආසන්නව පිහිටන අතර, ඉදිරි පෘෂ්ඨය උරෝස්ථිය සහ පර්ශුක කාටිලේජවලට පසුපසින් පිහිටයි.[7] හෘදයේ ඉහළ කොටස විශාල රුධිර වාහිනී කිහිපයකම සම්බන්ධක ස්ථානය වේ. මහා ශිරා, මහා ධමනිය සහ පුප්ඵුසීය මහාපථය එම වාහිනී වේ. හෘදයේ ඉහළ පෙදෙස තෙවන පර්ශුක කාටිපේජ මට්ටමේ පිහිටා ඇත.[7] හෘදයේ පහළ අන්තය උරෝස්ථියෙන් වම්පසට වන්නට (මධ්ය උරෝස්ථි රේඛාවෙන් සෙ.මී. 8 සිට 9 පමණ දක්වා) සිව්වන සහ පස්වන පර්ශු සහ ඒවා පර්ශුක කාටිලේජ සමග සන්ධානය වන ස්ථාන අතර සන්ධියේ පිහිටයි.[7]
හෘදයේ විශාලතම පෙදෙස සාමාන්යයෙන් පපුවේ වම්පසට වන්නට (නමුත් කලාතුරකින් දකුණට බරව පිහිටිය හැක) පිහිටා ඇත්තේ, සියලු දේහ කොටස් වෙත රුධිරය පොම්ප කරන වම් හෘදය වඩාත් ශක්තිමත්ම සහ විශාලතම වන නිසායි. හෘදය පෙනහැලි දෙක අතර පිහිටන බැවින්, වම් පෙනහැල්ල දකුණු පෙනහැල්ලට වඩා කුඩාවට පිහිටයි. එසේම හෘදයට අවකාශ සැලසීම පිණිස එහි දාරයේ හෘත් අටණියක් ද පිහිටයි.[7] හෘදය කේතු හැඩැති ය. එහි පාදම පෙදෙස ඉහළ දෙසට යොමුව ඇති අතර, එහි අග්රය ක්රමයෙන් සිහින් වී ඇත.[7] වැඩිහිටි හෘදයක් ග්රෑම් 250–350ක පමණ (අවුන්ස 9–12) බරින් යුක්ත වේ.[16] හෘදය දර්ශීයව මිට මෙලවූ අත්ලක ප්රමාණයෙන් යුතු යැයි කියනු ලැබේ. දිගින් එය 12 cm (අඟල් 5) පමණ වන අතර, පළල 8 cm (අඟල් 3.5) පමණ ද, ඝනකම 6 cm (අඟල් 2.5) පමණ ද වේ.[7] හොඳින් පුහුණු වූ මලල ක්රීඩකයින්ට විශාල හෘදයක් පැවතිය හැක. එයට හේතුව ව්යායාම හේතුවෙන් හෘත් පේශිය මත ඇතිවූ බලපෑම් ය. මෙය කංකාල පේශිමත ඇතිවන බලපෑමට සමාන ය.[7]
කුටීර

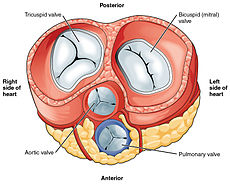
හෘදය සතුව කුටීර සතරක් ඇත. ප්රතිග්රාහක කුටීර ලෙස ක්රියාකරන උත්තර කර්ණිකා යුගලක් සහ මුදාහරින කුටීර ලෙස ක්රියා කරන අධර කෝෂිකා යුගලක් ලෙස එය පවතී. කර්ණිකා කෝෂිකාවලට විවෘත වන්නේ කර්ණිකකෝෂික කපාට ඔස්සේ ය. මේවා කර්ණිකකෝෂික ආවාරයේ පවතී. මෙහි මේවායේ පිහිටුම හෘදයේ පෘෂ්ඨයේ කිරීටක ඛාතයක් ලෙසින් දැකගත හැක.[17] ඉහළ දකුණු කර්ණිකාවේ දකුණු කර්ණික උපාංගය නැමැති කර්ණාකාර ව්යූහයක් දක්නට ලැබේ. වම් කර්ණිකාවේ පිහිටන මෙවැනිම ව්යූහය වම් කර්ණික උපාංගය නම් වේ.[18] දකුණු කර්ණිකාව සහ දකුණු කෝෂිකාව එක්ව ඇතැම් අවස්ථාවල දකුණු හෘදය ලෙස හඳුන්වනු ලබයි. මීඨ සමානව, වමර් කර්ණිකාව සහ වම් කෝසිකාව එක්ව ඇතැම් අවස්ථාවල වම් හෘදය ලෙස හඳුන්වනු ලබයි.[19] කෝෂිකා එකතිනෙකින් වෙන්කරනු ලබන්නේ අනර්තර්කෝෂික ආවාර මගිනි. මෙය හෘදයේ පෘෂ්ඨය මත පූර්ව අන්වායාම ඛාතය සහ අපර අන්තර්කෝෂික ඛාතය මගින් නිරූපණය වේ.[17]
හෘත් සැකිල්ල සෑදී ඇත්තේ ඝන සම්බන්ධක පටකවලිනි. මෙය හෘදයේ ව්යූහය තනයි. එමගින් කර්ණිකා කෝෂිකාවලින් වෙන්කෙරෙන කර්ණිකකෝෂික ආවාරය සෑදේ. ඒවායේ ඇති තන්තුමය වළයන් හෘත් කපාට හතර සඳහා පාදම ලෙස ක්රියාකරයි.[20] කොලැජන් විද්යුතය සන්නයනය නොකරන හෙයින් හෘත් සැකිල්ල හෘදයේ විද්යුත් සන්නයන පද්ධතිය තැනීමේ දී, වැදගත් සීමාවක් සපයයි. අන්තර්කර්ණික ආවාරය මගින් කර්ණිකා වෙන්වන අතර, අන්තර්කෝෂික ආවාරය කෝෂිකා වෙන්කරයි.[7] අන්තර්කෝෂික ආවාරය අන්තර්කර්ණික ආවාරය වඩා මඳක් ඝනකම් ය. එයට හේතුව කෝෂිකා සංකෝචනයේ දී ඇති වන දැඩි පීඩනයට ඔරොත්තු දීමට සිදුවීමයි.[7]
කපාට

හෘදය සතුව කපාට හතරක් ඇත. එමගින් එහි කුටීර වෙන්කරනු ලබයි. එක් කපාටයක් සෑම කර්ණිකාවක් සහ කෝෂිකාවක් අතරම පිහිටන අතර, තවත් කපාටයක් සෑම කෝෂිකාවක් තුළම පිහිටයි.[7] කර්ණිකාසහ කෝෂිකා අතර පිහිටි කපාට කර්ණිකකෝෂික කපාට ලෙස හඳුන්වයි. දකුණු කර්ණිකාව සහ දකුණු කෝෂිකාව අතර ත්රිතුණ්ඩ කපාටය පිහිටයි. ත්රිතුණ්ඩ කපාටය සතුව තුණ්ඩ තුනක් ඇත.[21] ඒවා හෘත් රජ්ජුවලට සම්බන්ධ වන අතර, පූර්ව, අපර සහ ආවාරික පේශි යනුවෙන් හඳුන්වනු ලබන පිටිකා පේශි තුනක් පිහිටා ඇත.[21] මයිට්රල් කපාටය පිහිටියේ වම් කර්ණිකාව සහ වම් කෝෂිකාව අතර ය. එයහි තුණ්ඩ දෙකක් ඇති හෙයින් ද්විතුණ්ඩ කපාටය ලෙස ද හඳුන්වයි. එම තුණ්ඩ පූර්ව සහ අපර තුණ්ඩ ලෙස වේ. කෝෂිකා බිත්තියෙන් නෙරා ආ පිටිකා පේශි දෙකක් හෘත් රජ්ජු මගින් මෙම තුණ්ඩ දෙකට සම්බන්ධ වේ.[22]
පිටිකා පේශි හෘත් බිත්තියේ මිට කපාට සමග සම්බන්ධ වන්නේ හෘත් රජ්ජු නැමැති කාටිලේජමය සම්බන්ධක ව්යූහයන් ඔස්සේ ය. මෙම පේශි කපාට වැසී යාමේ දී කනපිට හැරීම වළකයි.[23] හෘත් චක්රයේ ඉහිල් වීමේ අවධියේ දී, පිටිකා පේශි ද ඉහිල් වන හෙයින්, හෘත් රජ්ජුවල ආතතිය අඩු වේ. හෘත් කුටීර සංකෝචනය වන විට, පිටිකා පේශි ද සංකෝචනය වේ. මෙමගින් හෘත් රජ්ජු මත ඇතිවන ආතතිය නිසා, කර්ණිකකෝෂික කපාටවල තුණ්ඩ නිසි ස්ථානවල පවත්වාගෙන රුධිරය නැවත කර්ණිකාව වෙත ගැලීම නැවතේ.[7] [g][21]
සෑම කෝෂිකාවක් තුළම අමතර අඩසඳ කපාට දෙකක් පිහිටයි. පුප්ඵුසීය කපාටය පිහිටියේ පුප්ඵුසීය ධමනියේ පාදම තුළ ය. මෙහි ද තුණ්ඩ තුනක් දක්නට ඇති අතර, ඒවා කිසිදු පිටිකා පේශියකට සම්බන්ධ නොවේ. කෝෂිකා ඉහිල්වන විට, ධමනියේ සිට කෝෂිකාව වෙත රුධිරය නරවත ගලයි. මෙම රුධිරයෙන් පසුබිම් හැඩැති කපාටය පිරී කපාටය වැසීමට හේතුවූ තුණ්ඩ වෙත පීඩනයක් ඇති කරයි. අඩසඳ මහාධමනි කපාටය පිහිටියේ මහා ධමනියේ පාදමේ වන අතර, එය ද කිසිදු පිටිකා පේශියකට සම්බන්ධ නොවේ. මහා ධමනියේ සිට ආපසු ගලන රුධිරය හේතුවෙන් වැසෙන තුණ්ඩ තුනක් මෙහි ද දක්නට ඇත.[7]
දකුණු හෘදය
දකුණු හෘදය කුටීර දෙකකින් සමන්විත ය. එනම් දකුණු කර්ණිකාව සහ දකුණු කෝෂිකාව වේ. මෙම කුටීර දෙක ත්රිතුණ්ඩ කපාටය මගින් වෙන්වේ.[7]
දකුණු කර්ණිකාව, දේහයේ ප්රධාන ශිරා දෙකක් වන උත්තර සහ අධර මහා ශිරාවලින් රුධිරය අඛණ්ඩව ලබාගනියි. කිරීටක සංස්රණයෙන් ලැබෙන සුළු රුධිර ප්රමාණයක් කිරීටක කෝඨරකය මගින් ද දකුණු කර්ණිකාවට ඇතුළු විය හැක. මෙම කිරීටක කෝඨරකය අධර මහා ශිරාවේ විවෘත වීමේ මධ්යයට වන්නට වහාම ඉහළින් පිහිටයි.[7] දකුණු කර්ණිකා බිත්තියේ අණ්ඩාකාර නිඛාතය නැමැති ඕවලාකාර-හැඩැති අවපාතනයක් පිහිටයි. මෙය භ්රෑණ හෘදයේ පිහිටි අණ්ඩාකාර ජිද්රයේ අවිශිෂ්ටයකි.[7] දකුණු කර්ණිකාවේ ඇතුළු පෘෂ්ඨය බොහෝ දුරට සිනිඳු ය. අණ්ඩාකාර නිඛාතයේ අවපාතනය මධ්යව පිහිටයි. එහි පූර්ව පෘෂ්ඨය සතුව කංකතාකාර පේශිවල නෙරුම් පිහිටයි. මෙය දකුණු කර්ණික උපාංගය තුළ ද දැකගත හැක.[7]
දකුණු කර්ණිකාව හා දකුණු කෝෂිකාව සම්බන්ධ වන්නේ ත්රිතුණ්ඩ කපාටය හරහා ය.[7] දකුණු කෝෂිකාවේ බිත්ති trabeculae carneae මගින් මායිම් වේ. හෘත් පේශි වැටි එන්ඩොකාඩියමෙන් ආවරණය වී ඇත. මෙම පේශි වැටිවලට අමතරව, එන්ඩොකාඩියමෙන් වටවූ හෘත් පේශි පටියක් වන ප්රමාණක පටිය (moderator band) මගින් දකුණු කෝෂිකාවේ තුනී බිත්තිවල ශක්තිමත්භාවය ඉහළ නංවන අතර, හෘත් සන්නයනයේ දී එය වැදගත් කාර්යභාරයක් ඉටු කරයි. මෙය පැනනගින්නේ අන්තර්කෝෂික ආවාරයේ පහළ පෙදෙසින් වන අතර, අධර පිටිකා පේශිය සමග සම්බන්ධ වීමට එය දකුණු කෝෂිකාවේ ඇතුළු අවකාශය හරහා දිවෙයි.[7] දකුණු කෝෂිකාවේ පටු පෙදෙස පුප්ඵුසීය මහාපථය (pulmonary trunk) දෙසට යොමුවෙයි. කෝෂිකා සංකෝචනයේ දී රුධිරය පිටවීමට එය වැදගත් වේ. පුප්ඵුසීය මහාපථය බෙදී වම් සහ දකුණු පුප්ඵුසීය ධමනි සෑදේ. එමගින් සෑම පෙනහැල්ලකටම රුධිරය ගෙන යයි. දකුණු හෘදය සහ පුප්ඵුසීය මහාපථය අතර පුප්ඵුසීය කපාටය පිහිටයි.[7]
වම් හෘදය
වම් හෘදය සතුව කුටීර දෙකක් ඇත. එනම් වම් කර්ණිකාව සහ වම් කෝෂිකාවයි. මෙම කුටීර දෙක වෙන් කරමින් මයිට්රල් කපාටය පිහිටයි.[7]
වම් කර්ණිකාව පුප්ඵුසීය ශිරා හතරෙන් එකක් මගින් පෙනහැලි සිට එන ඔක්සිජනීකෘත රුධිරය ලබා ගනියි. වම් කර්ණිකාව සතුව වම් කර්ණික උපාංගය නැමැති බාහිර පැසක් පවතියි. දකුණු කර්ණිකාව මෙන්ම වම් කර්ණිකාව ද කංකතාකාර පේශිවලින් සමන්විත වේ.[24] වම් කර්ණිකාව, වම් කෝෂිකාවට සම්බන්ධ වන්නේ මයිට්රල් කපාටය ඔස්සේ ය.[7]
දකුණු කෝෂිකාවට සාපේක්ෂව වම් කෝෂිකාව වඩා ඝනකම් ය. එයට හේතුව සම්පූර්ණ ශරීරයටම රුධිරය පොම්ප කිරීමට වැඩි බලයක් අවශ්ය වීමයි. දකුණු කෝෂිකාව මෙන්, වම් කෝෂිකාව සතුව ද trabeculae carneae පිහිටයි. නමුත් එහි ප්රමාණක පටියක් දක්නට නොලැබේ. වම් කෝෂිකාව මහාධමනි කපාටය ඔස්සේ සිරුර වෙතටත්, මහා ධමනිය තුළටත් රුධිරය පොම්ප කරයි. මහාධමනි කපාටයට ඉහළින් පිහිටි කුඩා විවෘත වීම් දෙකක් මගින් හෘත් පේශියට රුධිරය සපයයි. මේවා වම් මහා කිරීටක ධමනිය සහ දකුණු කිරීටක ධමනිය ලෙස හඳුන්වයි.[7]
හෘත් බිත්තිය

හෘත් බිත්තිය ස්තර තුනකින් සෑදේ. එනම්: ඇතුළතම එන්ඩොකාඩියම, මධ්ය මයෝකාඩියම සහ පිටත එපිකාඩියමයි. මෙම ස්තර වට කරමින් පෙරිකාඩියම නැමැති ද්විත්ව පටලමය පැසක් පිහිටයි.
හෘදයේ ඇතුළතින්ම පිහිටි ස්තරය එන්ඩොකාඩියම නම් වේ. මෙය සෑදී ඇත්තේ සරල ශල්කමය අපිච්ඡද ස්තරයකිනි. එමගින් හෘත් කුටීර සහ කපාට ආස්තරණය වේ. මෙය හෘදයේ ශිරා සහ ධමනිවල අන්තශ්ඡදය සමග සන්තතික ය. මෙය තුනී සම්බන්ධක පටක ස්තරයකින් මයෝකාඩියම සමග සම්බන්ධ වේ.[7] එන්ඩොකාඩියම endothelins ස්රාවය කිරීම මගින්, මයෝකාඩියමේ සංකෝචන යාමනය කිරීමට උපකාරී වේ.[7]

හෘද බිත්තියේ මධ්ය ස්තරය මයෝකාඩියම නම්වේ. මෙය හෘත් පේශියයි. මෙය කොලැජන් සැකිල්ලකින් වටවූ අනිච්ඡානුග විලිඛිත පේශි පටකයකි. මෙම හෘත් පේශි රටාව දර්ශනීය සහ සංකීර්ණ ය. පේශි සෛල හෘදයේ කුටීර වටා සුළි ලෙස සර්පිලාකාරව සකස්වන අතර, පිටත පේශි කර්ණිකා වටා සහ මහා රුධිර වාහිනීවල පාදම වටා 8 ඉලක්කමේ හැඩයට සකස් වී ඇත. ඇතුළු පේශි ද කෝෂිකා දෙක වටා 8 ඉලක්කමේ ආකාරයට සකස් වී අග්රය දෙසට යොමුවී ඇත. මෙම සංකීර්ණ සුළි ආකාර රටාව හේතුවෙන් හෘදයට රුධිරය වඩාත් කාර්යක්ෂමව පොම්ප කිරීමට හැකියාව ලැබී ඇත.[7]
හෘත් පේශියේ සෛල වර්ග දෙකක් දක්නට ලැබේ: ඒ අතුරින් පේශි සෛලවලට පහසුවෙන් සංකෝචනය වීමේ හැකියාව ඇත. අනෙක් සෛල වර්ගයේ සන්නායක පද්ධතියේ ඇති ගතිකාරක සෛල වේ. කර්ණිකා සහ කෝෂිකාවල අන්තර්ගත සෛලවලින් බහුතරය (99%) පේශි සෛල වේ. මෙම සංකෝචක සෛල එකිනෙක සම්බන්ධ වන්නේ අන්තර්ස්ථාපිත මඬලවල් මගිනි. මෙය ගතිකාරක සෛලවල ක්රියා විභව ආවේගයන්ට ශීඝ්ර ප්රතිචාර දැක්වීමට උපකාරී වේ. අන්තරස්ථාපිත මඬල හේතුවෙන් සෛලවලට සහසෛල ලෙස කටයුතු කරමින් හෘදය පුරා සහ මහා ධමනි වෙතට රුධිරය පොම්ප කිරීමට හේතුවන සංකෝචන ඇති කිරීමට හැකියාව ලැබී ඇත.[7] 1%ක් පමණ වන ගතිකාරක සෛල හෘදයේ සන්නයන පද්ධතිය තැනීමට දායක වේ. මේවා සංකෝචක සෛලවලට වඩා මඳක් කුඩා අතර, පේශි කෙඳිති අල්ප හෙයින් සංකෝචක හැකියාව සීමාසහිත වී ඇත. මේවායේ කෘත්යය බොහෝ අංශවලින් නියුරෝනවලට සමාන ය.[7] හෘත් පේශි පටකයට ස්වයංරිද්මික හැකියාවක් ඇත. එනම් නියත ශීඝ්රතාවකින් හෘත් ක්රියා විභවයක් ඇරඹීමට ඇති අනන්ය හැකියාවයි. එමගින් සංකෝචක ආවේගය ශීඝ්රයෙන් සෛලයෙන් සෛලයට සම්ප්රේෂණය වී මුළු හෘදයම සංකෝචනයට හේතු වේ.[7]
පෙරිකාඩියම හෘදය වටකොට පිහිටයි. එය පටල දෙකකින් සමන්විත ය. එනම් එපිකාඩියම නැමැති ඇතුළත මස්තුමය පටලයක් සහ පිටත තන්තුමය පටලයකි. රුධිර වාහිනී සහ ස්නායු හෘත් පේශියට ළඟාවන්නේ එපිකාඩියමේ සිට ය.[7] මෙය හෘත් ශීඝ්රතාව කෙරෙහි බලපායි.[7] මෙය වටකොට පරිහෘද අවකාශය පිහිටන අතර, එය පරිහෘද තරලයකින් සමන්විත වේ. මෙය හෘදයේ පෘෂ්ඨය ස්නේහනය කරයි.[25]
කිරීටක සංසරණය
දේහයේ සියලු සෛල මෙන්ම හෘදයේ පටකවලට ද ඔක්සිජන්, පෝෂක සැපයීම සහ පරිවෘත්තීය අපද්රව්ය ඉවත් කිරීම අත්යාවශ්ය වේ. මේ සඳහා කිරීටක සංසරණය ආධාර වන අතර, එයට ධමනි, ශිරා, සහ වසා වාහිනී ඇතුළත් වේ.[7]
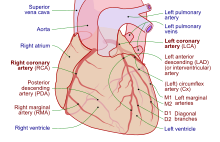
හෘද පටකයට රුධිරය සැපයෙන්නේ මහාධමනි කපාටයට වහාම ඉහළින් පැනනගින ධමනි යුගළක් මගිනි. මෙම ධමනි වම් මහා කිරීටක ධමනිය සහ දකුණු කිරීටක ධමනිය ලෙස හඳුන්වයි. මහා ධමනිය පසුකර යාමෙන් මඳකට පසු වම් මහා කිරීටක ධමනිය නැවත රුධිර වාහිනී දෙකකට බෙදේ. එනම්, වම් පූර්ව අවරෝහණ සහ වම් වක්වූ ධමනිය යි. වම් පූර්ව අවරෝහණ ධමනිය මගින් හෘත් පටකයට සහ වම් කෝෂිකාවේ පූර්ව, පිටත සහ ආවාරික පෙදෙසට රුධිරය සපයයි. එහිදී එය තවත් කුඩා ධමනිවලට බෙදේ. මේවා විකර්ණ සහ ආවාරික ශාඛා වේ. වම් වක්වූ ධමනිය මගින් වම් කෝෂිකාවේ පසුපස සහ පහළ පෙදෙස්වලට රුධිරය සපයයි. දකුණු කිරීටක ධමනිය මගින් දකුණු කර්ණිකාව, දකුණු කෝෂිකාව, සහ වම් කෝෂිකාවේ පහළ සහ අපර පෙදෙස්වලට රුධිරය සපයයි. දකුණු කිරීටක ධමනිය මගින්, හෘත් කර්ණිකකෝෂික ගැටය (පුද්ගලයින් 90%කගේ පමණ) සහ සයිනෝ-හෘත් කර්ණික ගැටය (පුද්ගලයින් 60%කගේ පමණ) වෙත ද රුධිරය සපයයි. දකුණු කිරීටක ධමනිය හෘදයේ පසුපස පෙදෙසේ ඇති ඇළියක් ඔස්සේ දිවෙන අතර, වම් පූර්ව අවරෝහණ ධමනිය පූර්වයෙහි ඇති ඇළියක් මතින් දිවෙයි. විවිධ පුද්ගලයන්ගේ හෘදයට රුධිරය සපයන ධමනිවල විවිධ ප්රභේදනයන් දැකගත හැක.[26] මෙම ධමනි ඈතට යත්ම තවත් කුඩා ශාඛාවලට බෙදෙන අතර, ඒවා සෑම ධමනික ව්යාප්තියකම අවසානයේ යළි එකතු වේ.[7]
කිරීටක කෝඨරකය යනු දකුණු කර්ණිකාවට රුධිරය සපයන විශාල ශිරාවකි. එමගින් හෘදයේ බොහෝ ශිරාවල රුධිරය ග්රහණය කරගනී. මෙයට මහා හෘත් ශිරාව (කෝෂිකා දෙකම සහ වම් කර්ණිකාවෙන් ලබාගන්නා), අපර හෘත් ශිරාව (වම් කෝෂිකාවේ පසුපසින් දිවෙන), මධ්ය හෘත් ශිරාව (වම් සහ දකුණු කෝෂිකාවල පහළින් දිවෙන), සහ කුඩා හෘත් ශිරාවල රුධිරය දායක වේ.[27] පූර්ව හෘත් ශිරා දකුණු කෝෂිකාවේ ඉදිරිපසින් දිවෙන අතර, ඍජුවම දකුණු කර්ණිකාව වෙත ගමන් කරයි.[7]
හෘදයේ ස්තර තුනෙහි සෑම ස්තරයකම පහතින් ප්රතාන යනුවෙන් හඳුන්වන වසා ජාලයක් ඇත. මෙම ජාලය ප්රධාන වම් සහ දකුණු මහාපථයකට විවෘත වේ. මෙය හෘදයේ කෝෂිකා අතර පෘෂ්ඨයේ පවතින ඇලියක් දිගේ ගමන් කරයි. ඉහළට යත්ම මෙම වාහිනී ක්රමයෙන් කුඩා වේ. මෙම වාහිනී අනතුරුව කර්ණිකකෝෂික ඇලිය වෙත ගමන්කොට, තෙවන වාහිනියක් මුණගැසෙයි. වම් වාහිනිය මෙම තෙවන වාහිනිය සමග සම්බන්ධ වන අතර, එය පුප්ඵුසීය ධමනිය සහ වම් කර්ණිකාව දිගේ ගමන් කරයි. එය අධර ශ්වාසනාල-නාලිකා ගැටය අසලින් අවසන් වේ. දකුණු වාහිනිය දකුණු කර්ණිකාව සහ ප්රාචීරය මත පිහිටන දකුණු කෝෂිකාවේ කොටස දිගේ ගමන් කරයි. සාමාන්යයෙන් එය ආරෝහණ මහා ධමනියේ ඉදිරිපසින් ගමන් කොට බාහුශීර්ෂ ගැටය අසලින් අවසන් වේ.[28]
ස්නායු සැපයුම

හෘදයට ස්නායු සංඥා ලැබෙන්නේ සංචාර ස්නායුව සහ අනුවේගී මහාපථය මගිනි. මෙම ස්නායු හෘද ස්පන්දන වේගය කෙරෙහි බලපෑව ද, එය පාලනය නොකරයි. අනුවේගී ස්නායු හෘදයේ සංකෝචන බලය කෙරෙහි ද බලපායි.[29] මෙම ස්නායු දිගේ ගමන් කරන ආවේග උපදින්නේ සුෂුම්නා ශිර්ෂකයේ ඇති යුගළමය හෘත්සනාල මධ්යස්ථාන දෙකකිනි. ප්රත්යානුවේගී ස්නායු පද්ධතියේ සංචාර ස්නායුව හෘත් ස්පන්දන වේගය අඩු කරයි. අනුවේගී මහාපථයේ ස්නායු හෘද ස්පන්දන වේගය වැඩි කරයි.[7] මෙම ස්නායු හෘදයට ඔබ්බෙන් පිහිටි හෘත් ප්රතානය නැමැති ස්නායු ජාලයක් සාදයි.[7][28]
සංචාර ස්නායුව දිගු ය. මෙය මස්තිෂ්ක වෘන්තයෙන් ඇරඹී හෘදය ඇතුළු උරස් කුහරයේ සහ උදර කුහරයේ වූ අවයව ගණනාවක් වෙත ප්රත්යානුවේගී උත්තේජ සපයයි.[30] අනුවේගී මහාපථයේ ස්නායු T1-T4 උරස් ගැංග්ලියාවලින් පැනනගින අතර ඒවා සයිනො-හෘත්කර්ණික ගැටය මෙන්ම කර්ණික-කෝෂික ගැටය වෙත ද ගමන් කරයි. කෝෂිකා ප්රත්යානුවේගී ස්නායුවලට වඩා අනුවේගී ස්නායු තන්තුවලින් ස්නායුතනය වී ඇත. අනුවේගී උත්තේජනය නිසා හෘත් ස්නායුවල ස්නායු-පේශි සන්ධියේ දී නොරෙපිනෙෆ්රින් (නොරැඩ්රිනලින් ලෙස ද හඳුන්වයි) නැමැති ස්නායු සම්ප්රේෂකය මුදා හරියි. මෙමගින් ප්රතිධ්රැවණ කාලසීමාව කෙටි වන අතර, විධ්රැවණය සහ සංකෝචන වේගය වැඩි වේ. එහි ප්රතිඵලයක් ලෙස හෘත් ස්පන්දන ශීඝ්රතාව වැඩි වේ. එමගින් රසායනික හෝ ලිගන-ද්වාර සහිත සෝඩියම් හා කැල්සියම් නාල විවෘත වේ. එමගින් ධන ආරෝපිත අයන ඇතුළට ගලා එයි.[7] නොරෙපිනෙෆ්රින් බීටා–1 ප්රතිග්රාහක සමග සම්බන්ධ වේ.[7]
වර්ධනය
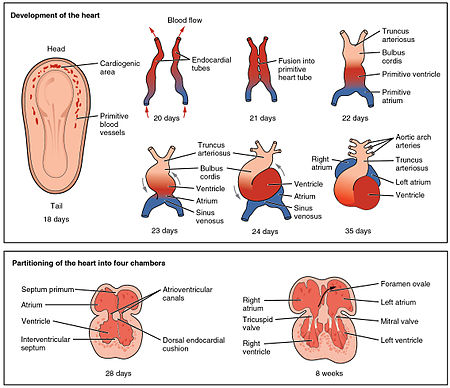
මුලින්ම වර්ධනය වන කෘත්යමය අවයවය හෘදයයි. එය කලලජනනයේ තුන්වන සතියේ පමණ සිට එය ස්පන්දනය වීම සහ රුධිරය පොම්ප කිරීම අරඹයි. මෙම මුල්කාලීන ආරම්භය අනුයාත කලල සහ පුරඃප්රසව සංවර්ධනය සඳහා අතිශය වැදගත් වේ.
හෘදය පැනනගින්නේ හෘත්ජනක ප්රදේශය සාදන ස්නායු ඵලකයේ අන්තරංගප්ලූරා මධ්යශ්ලේෂය මගිනි. නාලාකාර හෘදය නැමැති ප්රාථමික හෘද නාලයක් සෑදීමට මෙහි අන්තෝහෘදීය නාලදෙකක් සංයුක්ත වීම සිදුවේ.[31] තෙවන සහ සිව්වන සති අතර, හෘද නාලය දිගින් වැඩි වේ. එය පෙරිකාඩියම තුළ S-හැඩයට නැමීම සිදුවේ. මෙමගින් වර්ධනය වූ හෘදයක කුටීර සහ ප්රධාන වාහිනී නිසි පරිදි ස්ථානගත වීමට වැදගත් වේ. වැඩිදුර වර්ධනයේ දී, ආවාරය සහ කපාට නිර්මාණය වීමත්, හෘත් කුටීර ප්රතිව්යූහගත වීමත් සිදුවේ. පස්වන සතියේ අවසානය වන විට, ආවාර සම්පූර්ණ වන අතර, නවවන සතිය වන විට හෘත් කපාට නිර්මාණය වී අවසන් වේ.[7]
පස්වන සතියට පෙර, භ්රෑණ හෘදයේ අණ්ඩාකාර ජිද්රය නැමැති විවරයක් පවතියි. මෙම අණ්ඩාකාර ජිද්රය නිසා, භ්රෑණ හෘදයේ රුධිරයට දකුණු කර්ණිකාවේ සිට ඍජුවම වම් කර්ණිකාව වෙත ගමන් කිරීමේ හැකියාව ලැබේ. එමනිසා රුධිරය කොටසක් පෙනහැලි මගහැර ගමන් කරයි. උපතින් තත්පර කිහිපයකට පසුව, පෙර කපාටයක් ලෙස ක්රියාකළ ප්රාථමික ආවාරය (septum primum) නැමැති පටක තැල්ල මගින් අණ්ඩාකාර ජිද්රය වැසී ගොස්, දර්ශීය හෘත් සංසරණ රටාව ස්ථාපනය වේ. අණ්ඩාකාර ජිද්රය වටකොට පිහිටි දකුණු කර්ණිකාවේ ඇති අවපාතනයක් ශේෂ වන අතර, එය අණ්ඩාකාර නිඛාතය ලෙස හඳුන්වයි.[7]
කලල හෘදය ස්පන්දනය වීම ඇරඹෙන්නේ ගැබ්ගැනීමෙන් දින 22ක් අවට (අවසන් සාමාන්ය ආර්තව අවධියෙන් සති 5කට පසු, LMP) කාලයේ ය. එය මවගේ හෘත් ස්පන්දන වේගයට ආසන්න වේගයකින් ස්පන්දනය වීම ඇරඹේ. මෙය 75–80 මිනිත්තුවට ස්පන්දන (bpm) පමණ වේ. 7වන සතියේ මුල්කාලයේ (LMPගෙන් සති 9කට පසු මුල්කාලයේ) කලල හෘද ස්පන්දන ශීඝ්රතාව වැඩිවී 165–185 bpm පමණ උචච් අගයකට ළඟා වේ.[32][33] සති 9කට පසු (භ්රෑණ අවධියේ ඇරඹුම) එහි ශීඝ්රතාව මන්දනය වේ. එය උපත වන විට 145 (±25) bpm පමණ දක්වා අඩුවේ. උපතට පෙර කාන්තා සහ පිරිමි හෘද ස්පන්දන වේග අතර වෙනසක් නොපවතී.[34]
කායික විද්යාව
රුධිර ගලනය

සංසරණ පද්ධතිය තුළ පොම්පයක් ලෙස ක්රියාකරන හෘදය සිරුර පුරා අඛණ්ඩ රුධිර ප්රවාහයක් පවත්වා ගැනීමට උපකාරී වේ. මෙම සංසරණයට සිරුරේ සිට එන සංස්ථානික සංසරණයක් සහ සහ පෙනහැලි වෙතින් සිදුවන පුප්ඵුසීය සංසරණයක් ඇතුළත් වේ. ශ්වසන ක්රියාවලියේ දී පුප්ඵුසීය සංසරණයේ රුධිරයේ ඇති කාබන් ඩයොක්සයිඩ් පෙනහැලිවල ඔක්සිජන් සමග හුවමාරු වේ. අනතුරුව සංස්ථානික සංසරණය මගින් සිරුර වෙත ඔක්සිජන් සපයන අතර, කාබන් ඩයොක්සයිඩ් ලබාගෙන සාපේක්ෂව ඔක්සිජනීහෘත රුධිරය පෙනහැලි වෙත යවනු පිණිස හෘදයට ගෙන යයි.[7]
දකුණු හෘදය මගින් උත්තර සහ අධර මහා ශිරා වෙතින් ගෙනඑන ඔක්සිජනීහෘත රුධිරය ලබාගනී. දකුණු සහ වම් කර්ණිකා මගින් රුධිරය ලබාගැනීම අඛණ්ඩව සිදුවේ.[7] උත්තර මහා ශිරාව මගින් මහා ප්රාචීරයට ඉහළ පෙදෙස්වල සිට රුධිරය රැගෙන එන අතර, එය දකුණු කර්ණිකාවේ ඉහළ පසුපස පෙදෙස වෙත නිදහස් කරයි. අධර මහා ශිරාව මගින් මහාප්රාචීරයට පහළින් වූ පෙදෙස්වල රුධිරය රැගෙන එයි. එය උත්තර මහා ශිරාවේ විවෘත වීමට පහළින් විවෘත වේ. අධර මහා ශිරාවට වහාම ඉහළින් සහ මධ්යයට වන්නට තුනී බිත්ති සහිත කිරීටක කෝඨරකයේ විවෘත වීම පිහිටයි.[7] මීට අමතරව, කිරීටක කෝඨරකය මගින් මයෝකාඩියමේ ඔක්සිජනීහෘත රුධිරය දකුණු කර්ණිකාව වෙත ආපසු ලබා දෙයි. දකුණු කර්ණිකාව මගින් රුධිරය එකතු කර ගනියි. දකුණු කර්ණිකාව සංකෝචනය වන විට, ත්රිතුණ්ඩ කපාටය ඔස්සේ රුධිරය දකුණු කෝෂිකාව වෙත ගමන් කරයි. දකුණු කෝෂිකාව සංකෝචනය වන විට, ත්රිතුණ්ඩ කපාටය වැසෙන අතර රුධිරය පුප්ඵුසීය කපාටය ඔස්සේ පුප්ඵුසීය මහාපථය වෙත ඇතුළු වේ. පුප්ඵුසීය මහාපථය, පුප්ඵුසීය ධමනි බවට ශාඛනය වන අතර, එය නැවත පෙනහැලි තුළ දී තවත් කුඩා ධමනි බවට බෙදී රුධිර කේශනාලිකා සෑදේ. ගර්ත අසල දී, මේවායේ ඇති කාබන්ඩයොක්සයිඩ්, ඔක්සිජන් සමග හුවමාරු වේ. මෙය විසරණය නැමැති අක්රී ක්රියාවලිය ඔස්සේ සිදුවන්නකි.
වම් හෘදය තුළ, පුප්ඵුසීය ශිරා ඔස්සේ ඔක්සිජනීකෘත රුධිරය වම් කර්ණිකාව වෙත පැමිණේ. අනතුරුව එම රුධිරය මයිට්රල් කපාටය ඔස්සේ වම් කෝෂිකාව තුළටත්, පසුව මහාධමනි කපාටය ඔස්සේ මහා ධමනිය වෙතටත් ගමන් කොට සංස්ථානික සංසරණයට ඇතුළු වේ. විශාල ධමනියක් වන මහා ධමනිය ක්රමයෙන් කුඩා ධමනි, ධමනිකා, සහ අවසානයේ රුධිර කේශනාලිකා බවට ශාඛනය වේ. රුධිර කේශනාලිකා තුළින්, රුධිරයේ සිට දේහ සෛලවල පරිවෘත්තියට අවශ්ය ඔක්සිජන් සහ පෝෂක විසරණය වන අතර, කාබන්ඩයොක්සයිඩ් සහ අපද්රව්ය රුධිරය තුළට විසරණය වේ.[7] දැන් ඔක්සිජනීහෘත කේශනාලික රුධිරය අනුශිරා සහ ශිරා ඔස්සේ ගමන්කොට අවසානයේ උත්තර සහ අධිර මාහ ශිරා ඔස්සේ දකුණු හෘදය වෙත ගමන් කරයි.
හෘත් චක්රය

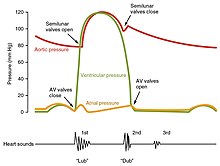
හෘත් චක්රය යනුවෙන් හැඳින්වෙන්නේ ආකුංච හා විස්තාර සහ අතරමැදි විරාමය ඇතුළත් ස්මපූර්ණ හෘත් ස්පන්දනයකි.[35] මෙම චක්රය ඇරඹෙන්නේ කර්ණිකා සංකෝචනයෙන් වන අතර, අවසන් වන්නේ කෝෂිකා ඉහිල් වීමෙනි. ආකුංචය ලෙස හැඳින්වෙන්නේ හෘදයේ කර්ණිකා සහ කෝෂිකාවල සිදුවන සංකෝචනයයි. විස්තාරය යනු කර්ණිකා සහ කෝෂිකා ඉහිල් වීම හා රුධිරයෙන් පිරී යන අවස්ථාවයි. කර්ණිකා සහ කෝෂිකා අතර සහසම්බන්ධයක් පවතින හෙයින්, ආකුංචයේ දී කෝෂිකා සංකෝචනය වන විට, කර්ණිකා ඉහිල්වී රුධිරය එක්රැස් වේ. විස්තාරයේ දී කෝෂිකා ඉහිල් වන විට, කර්ණිකා සංකෝචනය වී කෝෂිකා වෙත රුධිරය පොම්ප කරයි. මෙම සමායෝජනය නිසා රුධිරය කාර්යක්ෂමව සිරුර වෙත පොම්ප කිරීමේ හැකියාව ලැබී ඇත.[7]
හෘත් චක්රයේ ආරම්භයේ දී, මුල්කාලීන විස්තාරයේ දී කර්ණිකා මෙන්ම කෝෂිකා ද ඉහිල්ව පවතී. රුධිරය වැඩි පීඩනයක් ඇති ස්ථානයක සිට අඩු පීඩනයක් ඇති ස්ථානයකට ගමන් කරන හෙයින්, කුටීර ඉහිල් වන විට රුධිරය කර්ණිකා වෙත ගලා යයි. (කිරීටක කෝඨරකය සහ පුප්ඵුසීය ශිරා ඔස්සේ) කර්ණිකා පිරීම ඇරඹෙන විට, පීඩනය ඉහළ යයි. එවිට රුධිරය කර්ණිකාවල සිට කෝෂිකා වෙතට ගමන් කරයි. පසුකාලීන විස්තාරයේ දී, කර්ණිකා සංකෝචනය වන හෙයින් වැඩි රුධිර ප්රමාණයක් කෝෂිකා වෙත පොම්ප කෙරේ. මෙවිට කෝෂිකා තුළ රුධිර පීඩනය ඉහළ යයි. කෝෂිකා ආකුංචය වන විට, රුධිරය පුප්ඵුසීය ධමනිය (දකුණු කෝෂිකාව) හෝ මහා ධමනිය (වම් කෝෂිකාව) තුළට ගමන් කරයි.[35]
කර්ණිකකෝෂික කපාට (ත්රිතුණඩ සහ මයිට්රල්) විවෘත වන විට, රුධිරය කෝෂිකා වෙත ගලා යයි. මෙවිට කෝෂිකාවලින් රුධිර ආපසු ගැලීම වැළැක්වීමට මහාධමනි සහ පුප්ඵුසීය කපාට වැසේ. කෝෂික පීඩනය කර්ණිකාවල පීඩනයට වඩා වැඩි වන විට, ත්රිතුණ්ඩ සහ මයිට්රල් කපාට වැසේ. කෝෂිකා සංකෝචනය වන විට, ඇතිවන පීඩනය නිසා මහාධමනි සහ පුප්ඵුසීය කපාට විවෘත වේ. කෝෂිකා ඉහිල් වන විට, අඩුවූ පීඩනයට ප්රතිචාර ලෙස මහා ධමනි සහ පුප්ඵුසීය කපාට වැසේ.[35]
හෘත් ප්රතිදානය
හෘත් ප්රතිදානය (CO) යනු එක් මිනිත්තුවක දී සෑම කෝෂිකාවක් (පහර ධාරිතාව) විසින්ම පොම්ප කරන රුධිර ප්රමාණය පිළිබඳ මිනුමකි. මෙය ගණනය කරන්නේ පහර ධාරිතාව (stroke volume - SV) මිනිත්තුවට හෘත් ස්පන්දන ශීඝ්රතාවෙන් (HR) ගුණ කිරීමෙනි. ඒ අනුව: CO = SV x HR.[7] හෘත් ප්රතිදානය දේහ පෘෂ්ඨ වර්ගඵලය අනුව අනුකූල කළ හැකි අතර, මෙය හෘත් සුචිය ලෙස හැඳින්වේ.
70mLක පමණ සාමාන්ය පහර ධාරිතාවක් උපයෝගී කරගනිමින් සාමාන්ය හෘත් ප්රතිදානය ලෙස 5.25 L/min සැලකිය හැක. එහි සාමාන්ය පරාසය ලෙස 4.0–8.0 L/min ලැබේ.[7] පහර ධාරිතාව සාමාන්යයෙන් මිනුම් කරන්නේ ප්රතිධ්වනි කන්තුකරේඛනය උපයෝගී කරගිනිමිනි. නමුත් මෙය හෘදයේ ප්රමාණය, පුද්ගලයාගේ භෞතික සහ මානසික තත්ත්ව, ලිංගය, සංකෝච්යතාව, සංකෝචන කාලසීමාව, ප්රාග්භාරය සහ පසුභාරය බලපෑ හැක.[7]
ප්රාග්භාරය (Preload) යනුවෙන් හැඳින්වෙන්නේ විස්තාරය අවසානයේ කර්ණිකාවල පැවතිය හැකි උපරිම පීඩනයයි. කෝෂිකා පිරීමට ගතවන කාලය මෙයට බලපාන ප්රධාන සාධකයකි. කෝෂිකා වේගයෙන් සංකෝචනය වන විට, පිරීයාමට ඇත්තේ සුළු කාලයක් බැවින් ප්රාග්භාරය කුඩා වේ.[7] ප්රාග්භාරය කෙරෙහි පුද්ගලයකුගේ රුධිර පරිමාව ද බලපෑ හැක. හෘත් පේශියේ සෑම සංකෝචනයකින්ම ඇතිවන බලය ප්රාග්භාරයට සමානුපාතික ය. මෙය ෆ්රෑන්ක්-ස්ටාර්ලිං යන්ත්රණය යටතේ විස්තර කෙරේ. මෙමගින් කියැවෙන්නේ සංකෝචන බලය ඍජුවම පේශි තන්තුවේ ආරම්භක දිගට සමානුපාතික බවයි. එනම් කෝෂිකා වඩාත් ඇදෙන විට එය වඩාත් ප්රබලව සංකෝචනය වන බවයි.[7][36]
පසුභාරය හෙවත් ආකුංචයේ දී රුධිරය පොම්ප කිරීමට හෘදයෙන් කෙතරම් පීඩනයක් යෙදිය යුතු ද යන්න සඳහා සනාල ප්රතිරෝධය බලපායි. මේ සඳහා හෘත් කපාට පටු වීම (තානවය) හෝ පර්යන්ත රුධිර වාහිනීවල සංකෝචන සහ ඉහිල්වීම් හේතුවිය හැක.[7]
විද්යුත් සන්නයනය

සාමාන්ය රිද්මයානුකූල හෘත් ස්පන්දනය කෝඨරක රිද්මය ලෙස හඳුන්වන අතර, එය ස්ථාපනය කරන්නේ ගතිකරය ලෙස ක්රියාකරන සයිනො-හෘත්කර්ණික ගැටය මගිනි. මෙහිදී නිර්මාණය වන විද්යුත් සංඥාව හෘදය ඔස්සේ ගමන් කිරීමේ දී හෘත් පේශිය සංකෝචනයට ලක්වේ.
සයිනො-හෘත්කර්ණික ගැටය පිහිටියේ දකුණු කර්ණිකාවේ ඉහළ පෙදෙසේ උත්තර මහා ශිරාව සම්බන්ධවන සන්ධිය ආසන්නයේ ය.[37] සයිනො-හෘත්කර්ණික ගැටයෙන් ජනනය කරනු ලබන විද්යුත් සංඥාව දකුණු කර්ණිකාව දිගේ අරීය පථයක ගමන් කරයි. මේ පිළිබඳ සම්පූර්ණ තොරතුරු අනාවරණය කොටගෙන නොමැත. මෙම සංඥාව බැච්මාන්ගේ ගොනුව ඔස්සේ වම් කර්ණිකාව වෙත ගමන් කරයි. එලෙසින් වම් සහ දකුණු කර්ණිකාවල පේශී එක්ව සංකෝචනය වේ.[38][39][40] එම සංඥාව අනතුරුව කර්ණික-කෝෂික ගැටය වෙත ගමන් කරයි. මෙය දකුණු කර්ණිකාවේ පහළ කර්ණිකකෝෂික ආවාරයේ දකුණු කර්ණිකාව සහ වම් කෝෂිකාව අතර සීමාවේ පිහිටයි. ආවාරය හෘත් සැකිල්ලේ ද කොටසකි. මෙම සැකිල්ල හෘදය තුළ පිහිටි සංඥා සම්ප්රේෂණය කළ නොහැකි පටකයකි. මේ නිසා සංඥාවට සම්ප්රේෂණය විය හැක්කේ කර්ණිකකෝෂික ගැටය තුළින් පමණි.[7] අනතුරුව මෙම සංඥාව හිස්ගේ ගොනුව ඔස්සේ වම් සහ දකුණු ගොනුවේ ශාඛා තුළින් හෘදයේ කෝෂිකා වෙත ගමන් කරයි. කෝෂිකා තුළ මෙම සංඥාව සම්ප්රේෂණය කරන්නේ පර්කින්ජි තන්තු නැමැති විශේෂිත පටකයක් මගිනි. එමගින් විද්යුත් ආවේගය හෘත් පේශියට ලබා දෙයි.[41]

හෘද ස්පන්දන ශීඝ්රතාව

සාමාන්ය අක්රීය හෘත් ස්පන්දන ශීඝ්රතාව කෝඨරක රිද්මය ලෙස හඳුන්වයි. මෙය නිර්මාණය සහ පවත්වා ගැනීම සඳහා වගකියන්නේ සයිනො-හෘත් කර්ණික ගැටය මගිනි. සයිනො-හෘත් කර්ණික ගැටය දකුණු කර්ණිකා බිත්තියේ පිහිටි ගතිකාරක සෛල සමූහයකින් යුක්ත ය. සයිනො-හෘත් කර්ණික ගැටයේ සෛල මෙය සිදුකරනු ලබන්නේ අක්රීය විභවයක් නිර්මාණය කිරීම මගිනි. හෘත් ක්රියා විභවය නිර්මාණය වන්නේ ගතිකාරක සෛලවල පිහිටි විශේෂිත විද්යුත් විච්ඡේද්යයක් ඇතුළට සහ පිටතට චලනය කරවීම මගිනි. අනතුරුව ක්රියා විභවය යාබද සෛල වෙත සම්ප්රේෂණය වේ.[42]
සයිනො-හෘත් කර්ණික සෛල අක්රීය අවස්ථාවට පත්වන විට, ඒවායේ පටල මත ඍණ ආරෝපණ එක්රැස්ව පවතියි. කෙසේනමුත්, සෝඩියම් අයන ශීඝ්රයෙන් ඇතුළට ගලාඒම නිසා පටලයේ ආරෝපණය ධන බවට පත්වේ. මෙම ක්රියාවලිය විධ්රැවණය ලෙස හඳුන්වන අතර, එය ස්වයංසිද්ධව සිදුවන්නකි.[7] සෛලය සතුව ප්රමාණවත් ඉහළ ආරෝපණයක් පවතින විට, සෝඩියම් නාල සංවෘත වී කැල්සියම් අයන සෛලය තුළට ඇතුළුවීම අරඹයි. මෙය පොටෑසියම් අයන පිටවී යාමෙන් මඳ වේලාවකට පසු සිදුවේ. මෙම සියලු අයන සයිනො-හෘත් කර්ණික සෛලවල පටලයේ පිහිටි අයන නාල ඔස්සේ පරිවහනය වීම සිදුවේ. පොටෑසියම් සහ කැල්සියම් අයන සෛලය තුළට හෝ පිටතට ගමන් කිරීම අරඹන්නේ සෛලය සතුව ප්රමාණවත් ආරෝපණයක් ඇති විට ය. මෙම අවස්ථාව වොල්ටීය-ද්වාරිත ලෙස හඳුන්වයි. මින් මඳ වේලාවකට පසු, කැල්සියම් නාල සංවෘත වී පොටෑසියම් නාල විවෘත වේ. එමගින් පොටෑසියම්වලට සෛලයෙන් පිටතට ගමන් කිරීමට හැකියාව ලැබේ. මේ හේතුවෙන් සෛලයේ අක්රීය ඍණ ආරෝපණයක් ඇතිවේ. මෙයට ප්රතිධ්රැවණය යැයි කියනු ලැබේ. පටලයේ විභවය ආසන්න වශයෙන් −60 mV පමණ අගයයකට ළඟා වූ පසු, පොටෑසියම් නාල සංවෘත වී ඉහත යන්ත්රණය යළි ඇරඹේ.[7]
අයන පරිවහනය සිදුවන්නේ ඒවා සාන්ද්රගත වූ ස්ථානවල සිට එසේ නොවන ස්ථාන දක්වා ය. මේ නිසා සෝඩියම් අයන පිටත සිට සෛලය තුළට විසරණය වේ. පොටෑසියම් අයන සෛලයේ සිට පිටතට විසරණය වේ. කැල්සියම් ද තීරණාත්මක කෘත්යයක් ඉටුකරයි. ඒවා ප්රමාදී නාල ඔස්සේ ඇතුළට ගලා ඒම මගින් අදහස් වන්නේ සයිනො-හෘත් කර්ණික සෛල ඒවායේ ධන ආරෝපණ ඇති විට "සානු" අවධිය පවතින කාලසීමාව වැඩි කරන බවයි. මින් කොටසක් නිරපේක්ෂ අනස්සව කාලය ලෙස හඳුන්වනු ලැබේ. කැල්සියම් අයන ට්රොපොනින් සංකීර්ණයේ ටොපොනින් C නැමැති පාලක ප්රෝටීනය සමග සංයුක්ත වීමෙන් හෘත් පේශියේ සංකෝචනයට හැකියාව ලැබේ. පේශිය ඉහිල්වීමේ දී කැල්සියම් අයන ප්රෝටීනයෙන් වෙන් වීම සිදුවේ.[43]
වැඩිහිටි අක්රීය හෘත් ස්පන්දන ශීඝ්රතාව 60 සිට 100 bpm දක්වා පරාසයක පවතියි. අලුත උපන් ළදරුවකුගේ අක්රීය හෘත් ශීඝ්රතාව මිනිත්තුවට ස්පන්දන (bpm) 129ක් පමණ විය හැක. එය පරිණත වනතෙක් ක්රමයෙන් අඩුවේ.[44] මලල ක්රීඩකයකුගේ හෘද ස්පන්දන වේගය 60 bpmට වඩා අඩුවිය හැක. ව්යායාම කිරීමේ දී එම ශීඝ්රතාව 150 bpm පමණ විය හැකි අතර, එහි උපරිම සීමාව 200 සිට 220 bpm දක්වා විහිදිය හැක.[7]
යාමනය
හෘදයේ සාමාන්ය කෝඨරක රිද්මය අක්රීය හෘත් ශීඝ්රතාව පවත්වා ගන්නා අතර, මේ කෙරෙහි සාධක කිහිපයක්ම බලපායි. මස්තිෂ්ක වෘනතයේ පිහිටි හෘත්සනාල මධ්යස්ථාන මගින් හෘදයේ අනුවේගී සහ ප්රත්යානුවේගී බලපෑම් යාමනය කරනු ලබන්නේ සංචාර ස්නායුව සහ අනුවේගී මහාපථය මගිනි.[45] මෙම හෘත්සනාල මධ්යස්ථාන වෙත ප්රදානයන් විවිධ ප්රතිග්රාහක මගින් ලැබේ. මේ අතර ආතති සහ රුධිර වාහිනීවල ඇදීම් ප්රතිග්රහණය කරන පීඩන ප්රතිග්රාහක, රුධිරයේ ඔක්සිජන් සහ කාබන් ඩයොක්සයිඩ් ප්රමාණයත් එහි pH අගයයත් ප්රතිග්රහණය කරන රසායනික ප්රතිග්රාහක ද වේ. ප්රතීකයන් මාලාවක් ඔස්සේ මෙ ප්රතිග්රාහක රුධිර ගලනය යාමනයට උපකාරී වේ.[7]
පීඩන ප්රතිග්රාහක යනු මහාධමනි කෝඨරකයේ, ශීර්ෂපෝෂී දේහ, මහා ශිරා සහ වෙනත් ස්ථානවල පිහිටි ආතති ප්රතිග්රාහක වේ. මේවා පුප්ඵුසීය ශිරා සහ හෘදයේ දකුණු පස ද පිහිටා ඇත. පීඩන ප්රතිග්රාහක ඒවා ඇදෙන ප්රමාණයට සංවේදී වේ.[46] මේ සඳහා රුධිර පීඩනය, භෞතික ක්රියාකාරකම් මට්ටම, සහ රුධිරයේ සාපේක්ෂ ව්යාප්තිය බලපායි. පීඩනය සහ ආතති වැඩිවන විට, පීඩන ප්රතිග්රාහක උත්තේජනය වන ශීඝ්රතාව ඉහළ යයි. එවිට හෘත් මධ්යස්ථානවල අනුවේගී උත්තේජනය නිෂේධනය වී ප්රත්යානුවේගී උත්තේජනය ඉහළ යයි. පීඩනය සහ ආතතිය අඩු වන විට, පීඩන ප්රතිග්රාහක උත්තේජනය වන ශීඝ්රතාව පහළ යයි. එවිට හෘත් මධ්යස්ථාන මගින්, අනුවේගී උත්තේජනය ඉහළ ගොස්, ප්රත්යානුවේගී උත්තේජනය පහළ යයි.[7] මීට සමාන කර්ණික ප්රතීකය හෙවත් මොළසේතු ප්රතීකය නැමැති ප්රතීකයක් මහාධමනිය තුළට රුධිර ගැලීමේ ශීඝ්රතාව කෙරෙහි බලපායි. ශිරා ප්රත්යාගමනය ඉහළ යාමෙන් විශේෂිත පීඩන ප්රතිග්රාහක සහිත මහාධමනිව බිත්ති ඇදීමකට ලක්වේ. කෙසේනමුත්, ඉහළ යන රුධිර පීඩනය හේතුවෙන් කර්ණික පීඩන ප්රතිග්රාහක උත්තේජනය වන ශීඝ්රතාව ඉහළ යන විට ප්රතිචාරයක් ලෙස හෘත් මධ්යස්ථානයේ අනුවේගී උත්තේජනය ඉහළ ගොස්, ප්රත්යානුවේගී උත්තේජනය නිෂේධනය වේ. මෙහි ප්රතිවිරුද්ධ ක්රියාව ද විය හැක.[7] රසායනික ප්රතිග්රාහක පිහිටියේ ශීර්ෂපෝෂී දේහයේ හෝ මහාධමනියට යාබදව ධමනික දේහයක ය. මෙය රුධිරයේ ඔක්සිජන්, කාබන් ඩයොක්සයිඩ් මට්ටම්වලට සංවේදී වේ. අඩු ඔක්සිජන් හෝ ඉහළ කාබන් ඩයොක්සයිඩ් මට්ටම නිසා මෙම ප්රතිග්රාහක උත්තේජනය වීම වැඩි වේ.[47]
ව්යායාම සහ යෝග්යතා මට්ටම්, වයස, දේහ උෂ්ණත්වය, පාදස්ථ පරිවෘත්තීය වේගය,සහ පුද්ගලයකුගේ මානසික තත්ත්වය පවා හෘද ස්පන්දන වේගය කෙරෙහි බලපෑ හැක. එපිනෙෆ්රින්, නොරෙපිනෙෆ්රින්, සහ තයිරොයිඩ හෝමෝන මට්ටම් ඉහළ යාමෙන් ද හෘත් ස්පන්දන ශීඝ්රතාව ඉහළ යා හැක. කැල්සියම්, පොටෑසියම් සහ සෝඩියම් වැනි විද්යුත් විච්ඡේද්යවල මට්ටම ද වේගය සහ හෘත් ස්පන්දන ශීඝ්රතාවේ නියමිත ස්වභාවය පවත්වා ගැනීමට උපකාරී වේ; අඩු රුධිර ඔක්සිජන් ප්රමාණය, අඩු රුධිර පීඩනය සහ විජලනය ද රුධිර ස්පන්දන වේගය වැඩි කිරීමට හේතු විය හැක.[7]
හෘත් ශබ්ද

හෘත් කපාට වැසීම හේතුවෙන් හෘත් ශබ්ද ඇති වේ.
හෘදයේ තත්ත්වය නිර්ණය කිරීමේ සරලතම ක්රමවේදයක් ලෙස වෙද නලාවක් භාවිතයෙන් සවන්දීම දැක්විය හැක.[7] සාමාන්යයෙන්, නිරෝගී හෘදයක ශ්රව්යමය හෘත් ශබ්ද දෙකක් ඇසිය හැක. මේවා S1 සහ S2 ලෙස හඳුන්වයි. පළමු හෘත් ශබ්දය වන S1 යනු කෝෂික ආකුංචයේ දී කර්ණිකකෝෂික කපාට වැසෙන ශබ්දයයි. සාමාන්යයෙන් මෙය "ලබ්" ලෙස විස්තර කෙරේ. දෙවන හෘත් ශබ්දය වන S2, යනු කෝෂික විස්තාරයේ දී අඩසඳ කපාට වැසෙන ශබ්දයයි. මෙය "ඩබ්" ලෙස විස්තර කෙරේ.[7] සෑම ශබ්දයක්ම සංරචක දෙකකින් සමන්විත ය. එමගින් කපාට දෙක වැසෙන විට ඇතිවන කාලයේ සුළු අන්තරය නිරූපණය වේ.[48] S2 ඇතැම්විට වෙනස් ශබ්ද ආකාර දෙකකට විභේදනය විය හැක. මෙය ආශ්වාසය හෝ වෙනස් කපාට හෝ හෘත් ගැටලු නිසා ඇතිවිය හැක.[48] අමතර හෘත් ශබ්ද ඇති විය හැකි අතර, ඒවා නිසා පිමි රිද්ම (gallop rhythm) ඇතිවිය හැක. කෝෂික රුධිර පරිමාව ඉහළ ගිය විට, S3 නැමැති තෙවන හෘත් ශබ්දයක් ද ඇසිය හැක. සිව්වන හෘත් ශබ්දය වන S4 යන්න කර්ණික පිමි (atrial gallop) සඳහා යෙදෙන අතර, මෙය නිපදවෙන්නේ මෙය නුහුරු කෝෂිකාවක් තුළට රුධිරය බලෙන් පොම්ප කිරීමේ දී ය. S3 හා S4 හි සංයුක්තය මගින් චතුර්ගුණ පිමි රිද්මයක් ගැබේ.[7]
හෘත් මුනුමුනුව යනු ව්යාධිවේදීය හෝ මෘදු අසාමාන්ය හෘත් ශබ්ද වේ.[49] මුනුමුනුවකට එක් උදාහරණයක් නම් සිටිල්ගේ මුනුමුනුවයි. මෙමගින් කුඩා දරුවන් තුළ සංගීතමය නාදයක් ඇසේ. මෙහි සංකූළතා නොමැති අතර, වැඩිවියට පත්වීමේ දී අතුරුදන්ව යයි.[50]
වෙනස්ම ආකාරයක ශබ්දයක් වන පරිකන්තුක සංඝර්ෂණ ඇතිල්ලීම (pericardial friction rub) පරිකන්තුදාහයේ (pericarditis) දී ආසාදිත පටල එකිනෙක ඇතිල්ලීම නිසා ඇකි විය හැක.[51]
සායනික වැදගත්කම
රෝග
හෘදයේ රෝගවලට හේතුවන හෘත්සනාල රෝග ලෝකය පුරා මරණවලට පධාන හේතුවක් බවට පත්ව ඇත.[52] හෘත්සනාල රෝග බහුතරයක් බෝ-නොවන රෝග වන අතර, ජීවන රටාව ඇතුළු වෙනත් සාධක මීට අදාළ වේ. වියපත් වීමත් සමග මෙම රෝග බහුල බව දක්නට ලැබේ.[52] හෘද රෝග මරණ සඳහා ප්රධාන හේතුවක් වන අතර, ගෝලීයව 2008දී සිදුවූ සියලු මරණවලින් 30%ක් මේ නිසා සිදුව ඇත.[11] වැඩි-ආදායම් රටවල මෙම ප්රතිශතය 28%ක පහළ අගයයක සිට 40%ක උච්ච අගයයක් දක්වා විහිදේ.[12] හෘදය පිළිබඳ විශේෂඥ වෛද්යවරුන් හෘද රෝග වෛද්යවරුන් ලෙස හඳුන්වනු ලැබේ. නමුත් හෘද ප්රතිකාර සඳහා නොයෙකුත් වෙනත් වෛද්ය වෘත්තිකයන් ද දායක වේ. මේ අතර සාමාන්ය වෛද්ය වෘත්තිකයින්, හෘත්උරස් ශල්ය වෛද්යවරුන්, දැඩි සත්කාර වෛද්යවරුන් වැනි වෛද්යවරුන් මෙන්ම භෞතචිකිත්සකවරුන් හා පෝෂණවේදීන් වැනි සම සෞඛ්ය වෘත්තිකයන් ද වේ.[53]
කිරීටක ධමනි රෝගය ඇතිවීමට ඇතරොස්ක්ලෙරෝසිස් තත්ත්වය ද හේතු වේ. ඇතරොස්ක්ලෙරෝසිස් තත්ත්වයේ දී ධමනි ඇතුළු බිත්තිවල ඵලක තැන්පත් වීම නිසා ඒවා පටු වී, හෘදයට ගලා යන රුධිර ප්රමාණය අඩුවේ.[54] ස්ථාවර ඵලක හේතුවෙන් පපුවේ වේදනාව (ඇන්ජයිනා) හෝ ව්යායාම කරනවිට හෝ විවේක ගන්නා විට හුස්ම ගැනීමේ අපහසුව හෝ කිසිදු රෝග ලක්ෂණයක් නොපෙන්විය හැක. කැඩීගිය ඵලක හේතුවෙන් රුධිර වාහිනී අවහිර වී හෘත් පේශියට ඉස්කේමියා තත්ත්වයන් ඇති විය හැක. මෙමගින් අස්ථිර උරස් සම්බාධය හෝ හෘදයාබාධ ඇතිවිය හැක.[55] මෙය උග්ර වූ විට, හෘත් නැවතීම, හෘදයේ ප්රතිදානය හදිසියේම අඩාල වීම වැනි තත්ත්වයන් ඇති විය හැක.[56] ස්ථූලතාවය, අධි රුධිර පීඩනය, පාලනය නොකළ මධුමේහය, දුම්පානය සහ අධික කොලෙස්ටරොල් වැනි සාධක නිසා ඇතරොස්ක්ලෙරෝසිස් සහ කිරීටක ධමනි රෝගය වැනි තත්ත්ව වර්ධනය වීමේ අවදානම වැඩිවිය හැක.[52][54]
හෘත් අකරණිය යනු හෘදයේ අවශ්යතාවට අනුව ප්රමාණවත් තරම් රුධිරයක් පොම්ප කිරීමට හෘදයට නොහැකි වීමයි.[54] මෙය සාමාන්යයෙන් නිධන්ගත තත්ත්වයක් වන අතර වයස්ගත වීඹත් සමග එය ක්රමිකව වැඩි විය හැක.[57] හෘදයේ සෑම පැත්තක්ම එකිනෙකින් ස්වායත්තව අකර්මණ්ය විය හැක. මේ නිසා වම් හෘදයේ හෝ දකුණු හෘදයේ හෘත් අකරණිය ඇති විය හැක. වම් හෘත් අකරණිය හේතුවෙන් දකුණු හෘත් අකරණිය (cor pulmonale) පවා ඇතිවිය හැක. මෙහිදී දකුණු හෘදයේ පීඩනය වැඩි වේ. හෘදයට ප්රමාණවත් තරම් රුධිරය පොම්ප කළ නොහැකි නම්, එය සිරුර තුළ එක්රැස් වී පෙනහැලිවල හුස්ම ගැනීමේ අපහසුව (පුප්ඵුසීය රක්තාවරෝධය; පුප්ඵුසීය ශෝථය), පාදය සහ ගුරුත්වය මත රඳන ස්ථානවල ඉදිමීම (ශෝථය), ව්යායාම දැරීමේ හැකියාව අඩු වීම හෝ අක්මාව විශාල වීම, හෘත් මුනුමුනුව, මන්යා ශිරා පීඩනය වැඩිවීම වැනි වෙනත් සායනික තත්ත්ව ඇතිවිය හැක. හෘත් අකරණියට බලපාන පොදු සාධක අතර කිරීටක ධමනි රෝගය, කපාට අසාමාන්යතා සහ හෘත් පේශී රෝග ද වේ.[58]
හෘත් පේශියේ කාලික රෝග තත්ත්වය (Cardiomyopathy) යනුවෙන් හැඳින්වෙන්නේ හෘත් පේශියේ සංකෝචන හැකියාවේ සැලකියයුතු පරිහානි ත්ත්ත්වයකි. මේ නිසා හෘත් අකරණිය පවා ඇතිවිය හැක. හෘත් පේශියේ විවිධාකාර කාලික රෝගී තත්ත්වයන්ට හේතු හඳුනාගෙන ඇත්තේ අල්ප වශයෙනි. ඇතැමුන් පවසන්නේ මෙයට හේතූන් ලෙස ඇල්කොහොල, විෂ, සාකොයිඩෝසිස් වැනි සංස්ථානික රෝග, සහ HOCM වැනි සහජ තත්ත්වයන් ද හේතු විය හැක. කාඩියෝමයෝපැති ප්රභේදයන් විස්තර කෙරෙන්නේ ඒවා හෘත් පේශියට බලපාන ස්වරූපය අනුවයි. කාඩියෝමයෝපැති තත්ත්වයන් නිසා හෘදය විශාල විය හැක. (අධිවර්ධීය කාඩියෝමයෝපැති) HOCM තත්ත්වය බොහෝවිට රෝග විනිශ්චය නොකෙරෙන අතර, එය ලාබාල මලල ක්රීඩකයන්ගේ හදිසි මරණවලට හේතු විය හැක.[7]
හෘත් මුනුමුනුව යනු රෝගයකට සම්බවන්ධ හෝ මෘදු අයුරින් හෘදයේ ඇතිවන අසාමාන්ය හෘත් ශබ්ද වේ. මේවා ආකාර කිහිපයක් පවතියි.[59] සාමාන්යයෙන් හෘත් ශබ්ද ආකාර දෙකක් පවතියි. එමනිසා අසාමාන්ය හෘත් ශබ්ද අමතර ශබ්දයක් හෝ "මුනුමුනුවක්" ආකාරයෙන් ඇසිය හැක. මුනුමුනුව එහි ශබ්දය අනුව ශ්රේණිගත කොට ඇත. එය 1 (නිශ්ශබ්දම), සිට 6 (ඝෝෂාකාරී) දක්වා වන අතර, හෘත් ශබ්දවලට ඒවා දක්වන සම්බන්ධතාව, හෘත් චක්රයේ පිහිටීම, අනුව ඒවා ඇගයිය හැක. මෙය පුද්ගලයාගේ තත්ත්වය අනුව වෙනස් වන අතර, ශබ්දයේ සංඛ්යාතය නිර්ණය කරනු ලබන්නේ වෙද නලාව ආධාරයෙනි.[60]කන්තුක හඬපටය ආධාරයෙන් මෙම ශබ්ද පටිගත කළ හැකි අතර,[7] ප්රතිධ්වනි කන්තුකරේඛය මේවා හඳුනාගැනීමට සාමාන්යයෙන් භාවිතා කරයි.[61] මෙම මුනුමුනුව ප්රධාන හෘත් කපාට පටුවීම නිසා හටගත් කපාටික හෘද රෝග හේතුවෙන් ඇතිවිය හැක. මෙය කර්ණික සහ කෝෂික ආවාර විකලතාවයන් නිසා ද ඇති විය හැක.[60] සංවර්ධනය වෙමින් පවතින රටවල්වල හෘත් මුනුමුනුවට බලපාන බහුල සංක්රමික හේතූන් දෙක නම් සංක්රාමික අන්තෝකන්තුදාහය (Infective endocarditis) සහ රූමැටික උණයි. සංක්රාමික අන්තෝකන්තුදාහය නිසා හෘත් කපාටවල ක්ෂුද්රජීවී ඝනාවාසීකරණයත්,[62] රූමැටික උණ නිසා A වර්ගයේ ස්ට්රෙප්ටොකොකස් බැක්ටීරියා ආසාදන ද ඇතිවිය හැක. මෙහිදී ප්රතිචාර ලෙස හෘත් පටකයෙන් ස්ට්රෙප්ටොකොකීය ප්රතිදේහජනකයට සමාන ක්රියාවලියක් ඇතිවේ.[63]
හෘදයේ සාමාන්ය කෝඨරක රිද්මයේ ඇති අසාමාන්යතාවන් නිසා හෘදයට ක්රියාකාරී පොම්පයක් ලෙස ක්රියාකළ නොහැකි අවස්ථා එළඹිය හැක. මේවා සාමාන්යයෙන් හඳුනාගන්නේ ECG මගිනි. මෙම හෘත් අරිද්මිකතාවයන් හේතුවෙන් අසාමන්ය නමුත් ඒකාකාර හෘත් රිද්මයක් ඇතිවේ. උදාහරණ ලෙස ශීඝ්ර හෘද ස්පන්දන වේගය (ට්රේකිකාඩියාව, මෙය කෝෂිකාවලට ඉහළින් හටගන්නේ ද නැතහොත් කෝෂිකාවලින් හටගන්නේ ද යන්න මත වර්ග කෙරේ) හෝ මන්දිත හෘත් ස්පන්දන වේගය (බ්රැඩිකාඩියාව) දැක්විය හැක. නැතහොත් අක්රමවත් රිද්මයන් ද ඇතිවිය හැක. ට්රේකිකාඩියාව (tachycardia) ලෙස සාමාන්යයෙන් සැලකෙන්නේ මිනිත්තුවට ස්පන්දන 100ට වඩා වැඩි හෘත් ස්පන්දනයන් ය. බ්රැඩිකාඩියව (bradycardia) යනු 60ට වඩා අඩු හෘත් ස්පන්දන ශීඝ්රතාවයයි.[64] අසංන්යාස්තය (Asystole) යනු හෘත් රිද්මය නැවතීමයි. අහඹු සහ විචලන රිද්මය කර්ණික හෝ කෝෂික තත්ත්වායනය ලෙස වර්ග කෙරෙන්නේ කර්ණිකාවේ හෝ කෝෂිකාවේ ජනනය වන විද්යූත් ක්රියාකාරීත්වය අනුව ය.[64] අසාමාන්ය සන්නයනය නිසා හෘත් පේශි සංකෝචනය ප්රමාද වීම හෝ අනුපිළිවෙල වෙනස් වීම සිදුවිය හැක. මෙය හෘදය අවහිර වීම වැනි රෝගී තත්ත්වයක් හෝ වොල්ෆ්-පාකින්සන්-වයිට් සහලක්ෂණය වැනි ජානමය අසාමාක්යතාවන් නිසා ද සිදුවිය හැක.[64]
හෘදය වටකොට පිහිටන පෙරිකාඩියම (පරිකන්තුව) කෙරෙහි ද විවිධ රෝගාබාධ බලපායි. මෙහි ඇතිවන ප්රදාහ තත්ත්වයන් පරිකන්තුදාහය ලෙස හඳුන්වයි. මෙය ආසාදක හේතූන් (ග්රන්ථික උණ, සයිටොමෙගලොවයිරස්, කොක්සැකීවයිරස්, ක්ෂය රෝගය හෝ Q උණ වැනි), ඇමයිලොයිඩෝසිස් හෝ සාකොයිඩෝසිස් වැනි සංස්ථානික අසාමාන්යතා, ටියුමර, ඉහළ යූරික් අම්ල මට්ටම, සහ වෙනත් හේතූන් නිසා ඇතිවිය හැක. මෙම ප්රදාහ තත්ත්වය නිසා හෘදයට ක්රියාකාරී පොම්පයක් ලෙස ක්රියාකිරීමේ හැකියාව කෙරෙහි බලපෑම් ඇතිවේ. පෙරිකාඩියම තුළ තරල එක්රැස් වීම පරිකන්තුක නිස්සරණය නම් වේ. මෙවිට ඇතිවන හෘත් අකරණිය cardiac tamponade නම් වේ. මෙම තරලය තුවාලයකින් ඇතිවූ රුධිරය හෝ වෙනත් ස්රාවයක් විය හැක.[65] මේ නිසා හෘදය සම්පීඩනය වීමෙන් හෘදයේ කෘත්යයට බලපෑම් එල්ල වේ. පරිහෘද පැසෙන් මෙම තරලය සිරින්ජයක් භාවිතයෙන් ඉවත් කළ හැක. මෙම ක්රියාවලිය pericardiocentesis ලෙස හැඳින්වේ.[66]
සහජ රෝගී තත්ත්ව නිසා ද හෘදයට බලපෑම් ඇතිවිය හැක. මේ අතර අණ්ඩාකාර ජිද්රය වැසීයාම සිදුනොවීම මිනිසුන් 25%කගේ පමණම දක්නට ලැබේ.[67] කෝෂික හෝ කර්ණික ආවාර දෝෂයන්, හෘත් කපාටවල සහජ රෝග (උදා. සහජ මහාධමනි තානවය) හෝ ශෘදයේ සිට රුදිර ගලනය හා රුධිර වාහිනී සම්බන්ධ රෝග (උදාහරණ ලෙස patent ductus arteriosus හෝ මහාධමනි සංකූචිකය) මීට හේතු විය හැක.;[68][69] මේවායේ සංකූලතා වයස අනුව වෙනස් විය හැක. හෘදයේ දකුණු පස සිහ වම් පසට ඔක්සිජනීහෘත රුධිරය ඍජුවම ගලා යයි නම්, මෙය උපතේ දී ම හඳුනාගත හැක. මේ නිසා බිළිඳා නිල් පැහැ වේ. හෘදයේ ගැටලු දරුවාගේ වර්ධනයට ද බලපායි.[68] කාලයත් සමග සමනය වී යන තත්ත්ව මෘදු තත්ත්ව ලෙස සැලකෙයි. සෙසු හේතූන් හෘත් අධ්යයනය මගින් අවස්ථානුකූලව හඳුනාගැනේ. මෙවැනි අසාමාන්යතා බොහෝවිට ප්රතිධ්වනි කන්තුකරේඛනයක් මගින් නිර්ණය කෙරේ.[69]
රෝග විනිශ්චය
හෘද රෝග විනිශ්චය කරනු ලබන්නේ වෛද්ය ඉතිහාසය පිරික්සීම, හෘත් පරීක්ෂණය, සහ වැඩිදුර විමර්ශන මගිනි. මේ අතරට රුධිර පරීක්ෂා, ප්රතිධ්වනි කන්තුකරේඛය, ECG සහ ප්රතිබිම්බකරණය මගිනි. හෘත් කැතීටරකරණය වැනි ආගන්තුක ක්රමවේද ද මෙහි දී වැදගත් වේ.[70]
පරීක්ෂණය
හෘත් පරීක්ෂණය යටතට සෝදිසිය, අත් මගින් ලයෙහි තත්ත්වය හඳනාගැනීම (නාඩි බැලීම) සහ වෙද නලාවක් භාවිතයෙන් සවන්දීම ආදිය අයත් වේ.[71][72] මේ හේතුවෙන් අදාළ පුද්ගලයාගේ අත්වල (ස්ප්ලින්ටර් රක්තපාතය වැනි), සන්ධි සහ අනෙකුත් පෙදෙස්වල සලකුණු ඇතිවේ. පුද්ගලයකුගේ නාඩි පිරික්සීම සිදු කරන්නේ සාමාන්යයෙන් මැණික්කටුව අසල අරීය ධමනිය මගින් නාඩියේ රිද්මය සහ ප්රබලතාව පරීක්ෂා කිරීමෙනි. රුධිර පීඩනය මනිනු ලබන්නේ අතින් ක්රියාකරන හෝ ස්වයංක්රීය රුධිර පීඩනමානයක් මගින් හෝ ධමනිය තුළ වඩා ආගන්තුක මිනුමක් භාවිත කිරීමෙනි. මන්යා ශිරා ස්පන්දවල සුළු ඉහල යාම් පවා නිරීක්ෂණය කෙරේ. පුද්ගලයකුගේ පපුව වෙත හෘදයේ කම්පන සම්ප්රේෂණය වන බැවින් අනතුරුව වෙදනලාවකින් ද ශ්රවණය කළ හැක. සාමාන්ය හෘදයක් සතුව හෘත් ශබ්ද දෙකක් පවතියි. අතිරේක හෘත් ශබ්ද හෝ හෘත් මුනුමුනුව රෝගයක ලක්ෂණයක් විය හැක. හෘත් මුනුමුනුව නිර්ණය කිරීමට අමතර පරීක්ෂා කළ යුතු වේ. එසේම ඉදිමුණු පාද හෝ පෙනහැලි තුළ තරල පිරීම වැනි හෘද රෝගවල බාහිර ලක්ෂණ ද මෙලෙස නිර්ණය කළ යුතු වේ.[72]
රුධිර පරීක්ෂා
බොහෝ හෘත්සනාල තත්ත්ව අනාරවණය කර ගැනීමට සහ ප්රතිකාර කිරීමේ දී රුධිර පරීක්ෂා අතිශය වැදගත් වේ.
හෘදය වෙත රුධිර සැපයුම ප්රමාණවත් නොවන බවට ට්රොපොනින් සංවේදී දර්ශකයක් ලෙස සැලකිය හැක. තුවාලයකින් පසු, පැය 4–6ක් ඇතුළත එය නිදහස් වන අතර, පැය 12–24 පමණ දී එය උච්ච අවස්ථාවකට පත්වේ.[73] බොහෝවිට ට්රොපොනින් පිළිබඳ පරීක්ෂා දෙකක් සිදු කෙරේ. ඉන් පළමුවැන්න ආරම්භක අවස්ථාවේත්, දෙවැන්න ඉන් පැය 3–6ක් ඇතුළතත් සිදු කෙරේ.[74] මෙහි උච්ච මට්ටමක් හෝ වැදගත් නැග්මක් තිබේදැයි සොයාබලනු ලැබේ. හෘත් දුර්වලතා පිළිබඳ ඇගයීම පිණිස මොළ ස්වාභාවිකරණ පෙප්ටයිඩය ද උපයෝගී කරගත හැක. වම් කෝෂිකාව වෙත ඉහළ ඉල්ලුමක් ඇතිවිට එය ඉහළ යයි. හෘත් රෝග හඳුනාගැනීමට මේවා අතිශයින් විශේෂිත බැවින් ජෛව දර්ශක ලෙස හැඳින්වේ.[75] ක්රියටින් කයිනේස්හි MB ස්වරූපය පරීක්ෂාව මගින් හෘදයේ රුධිර සැපයුම පිළිබඳ තොරතුරු ලැබේ. නමුත් එහි විශේෂිතභාවය සහ සංවේදීතාව අඩු හෙයින් මෙය භාවිතා වන්නේ අල්ප වශයෙනි.[76]
හෘද රෝග කෙරෙහි බලපාන අවදානම් සාධක සහ පුද්ගලයින්ගේ සාමාන්ය සෞඛ්ය තත්ත්වය වටහා ගැනීමට වෙනත් රුධිර පරීක්ෂා ද සිදු කෙරේ. මේ අතරට බොහෝවිට රක්තහීනතාව ඇත්දැයි සොයාබැලීමට සිදුකෙරෙන සම්පූර්ණ රුධිර ගිණීම සහ විද්යුත්විච්ඡේද්යයන්ගේ විපථන අන්වේෂණයට භාවිතා වන පාදස්ථ පරිවෘත්තීය පුවරුව අයත් වේ. නියමිත ප්රතිකැටිකාරක මට්ටම ලබාදී ඇති බව තහවුරු කරගැනීමට කැටිකාරක තිරය භාවිතා වේ. නිරාහාර ලිපිඩ සහ නිරාහාර රුධිර ග්ලූකෝස් (හෝ HbA1c මට්ටමක්) යන දර්ශක බොහෝවිට පුද්ගලයින්ගේ කොලෙස්ටරොල් සහ දියවැඩියා තත්ත්වය නිර්ණයට පිළිවෙලින් භාවිතා වේ.[77]
විද්යුත් කන්තුකරේඛය

සිරුරේ මතුපිට ඉලෙක්ට්රෝඩ භාවිතා කොට හෘදයේ විද්යුත් ක්රියාකාරීත්වය වාර්තා කළ හැක. විද්යුත් සංඥාවේ මෙම අනුරේඛනය විද්යුත්කන්තුකරේඛනය (ECG) හෝ (EKG) ලෙස හඳුන්වයි. ECG යනු ඇඳෙහි වැතිර සිදුකරන පරීක්ෂණයක් වන අතර, මෙහිදී සිරුර මත කම්බි දහයක් ස්ථානගත කෙරේ. මෙමගින් "කම්බි 12" ECG (ගණිතමය වශයෙන් සැලකූ විට අමතර කම්බි තුනක් භාවිතා වන අතර, එක් කම්බියක් භූගත යැයි සැලකේ) ලැබේ.[78]
ECG සටහනක ප්රමුඛ ලක්ෂණ පහක් ඇත: එනම්, P තරංගය (කර්ණික විධ්රැවණය), QRS සංකීර්ණය (කෝෂික විධ්රැවණය{{efn|කෝෂිකාවල විධ්රැවණය ද සමගාමීව සිදුවන නමුත්, ECG සටහනක සටහන් කිරීමට තරම් එය වැදගත් නොවේ.[78]) සහ T තරංගය (කෝෂික ප්රතිධ්රැවණය) වේ.[7] හෘත් සෛල සංකෝචනය වන විට, එමගින් ඇතිවන විද්යුතය හෘදය දිගේ ගමන් කරයි. ECG එකක යටිකුරු අපගමනය මගින් අදහස් වන්නේ සෛලවල ආරෝපණය වඩා ධන බවයි. ("ප්රතිධ්රැවණ") එහි උඩුකුරු අපගමනය මගින් සෛල වඩා විද්යුත් ධන ("ප්රතිධ්රැවණ") බව හැඟවේ. මෙය කම්බියේ පිහිටුම මත රඳා පවතියි. මේ නිසා විධ්රැවණ තරංගය වමේ සිට දකුණට ගමන් කරන්නේ නම්, වම්පස පිහිටි කම්බිය (ඉලෙක්ට්රෝඩය) මගින් ඍණ අපගමනයක් පෙන්වයි. දකුණුපස පිහිටුවූ කම්බිය මගින් ධන අපගමනයක් පෙන්වයි. හෘදයට රුධිර සැපයුම ප්රමාණවත් නොව අවස්ථා සහ රිද්මයේ අසාමාන්යතා නිර්ණයේ දී ECG ය බෙහෙවින් වැදගත් වේ.[78] ඇතැම් අවස්ථාවල අසාමාන්යතා පිළිබඳ සැකපහළ වුවද, ඒවා ECGයක ක්ෂණිකව නොපෙන්වයි. ව්යායාමවල නිරතවන විට සිදු කරන පරීක්ෂා මගින් අසාමාන්ය තත්ත්ව හඳුනාගත හැක. නැතහොත් මේ සඳහා පැය 24ක් වැනි දීර්ඝ කාලයක් පුරා පැළඳිය හැකි ECG උපකරණයක ආධාරයෙන් හෝල්ටර් මොනිටරය තුළින් නිරීක්ෂණය කිරීම ද සිදුකළ හැක.[78]
ප්රතිබිම්බකරණය
හෘදයේ ව්යූහ විද්යාව සහ කෘත්යය හඳුනා ගැනීමේ දී ඇතැම් ප්රතිබිම්බකරණ ක්රමවේද උපකාරී වේ. මේ අතර අතිධ්වනිය (ප්රතිධ්වනි කන්තුකරේඛනය), වහිත්රලේඛය (angiography), CT පරිලෝකනය, MRI සහ PET වැනි ක්රමවේද වේ. ප්රතිධ්වනිකන්තුකරේඛනය යනු හෘදයේ කෘත්යය මිනුම් කිරීමට යොදාගන්නා අතිධ්වනි ක්රමවේදයකි. මෙහිදී කපාට රෝග සහ විවිධ අසාමාන්යතා හඳනාගත හැක. ප්රතිධ්වනිකන්තුකරේඛනයේ දී ළයෙහි ("පාරඋරස්") හෝ අනන්ස්රෝතයේ ("පාරඅන්නස්රෝතීය") සවිකළ සෙවුම් උපකරණයක් භාවිතා වේ. දර්ශීය ප්රතිධ්වනිකර්නතුක්රේඛන වාර්තාවක් මගින් කපාටවල පළල (තානවයක් පවතී ද යන්න), රුධිරය ආපසු ගලන්නේ ද සහ ආකුංචය අවසානයේ සහ විස්තාරයේ දී රුධිර පරිමා පිළිබඳ තොරතුරු ලබාගත හැක. මෙහි දී විසර්ජන ඛණ්ඩයක් (ejection fraction) මගින් ආකුංචයෙන් පසු වම් සහ දකුණු කෝෂිකාවලින් මුදාහරින රුධිර පරිමාව කොතෙක් ද යන්න දැනගත හැක. මෙම විසර්ජන ඛණ්ඩය ලබාගැනීමේ දී හෘදයෙන් මුදාහරින රුධිර පරිමාව (පහර ධාරිතාව), පිරුණු හෘදයේ පරිමාවෙන් (අවසන්-විස්තාර පරිමාව) බෙදීම සිදුකරයි.[79] හෘදය ආතතියට ලක්වූ අවස්ථාවල, රුධිර සැපයුමේ ඌනතාවන් පවතී ද යන්න සෙවීම සඳහා ද ප්රතිධ්වනිකන්තුකරේඛනය භාවිතා කළ හැක. මෙම හෘත් ආතති පරීක්ෂාවේ දී ඍජු කායික අභ්යාස සැපයීම හෝ ඩොබියුටැමයින් වැනි ඖෂධයක් නික්ෂේපණය කිරීම සිදුකෙරේ.[72]
CT පරීක්ෂා, ළය X-කිරණ පරීක්ෂා සහ වෙනත් ප්රතිබිම්බකරණ ක්රමවේද මගින්, හෘදයේ ප්රමාණය, පුප්ඵුසීය ශෝථයේ ලක්ෂණ තිබේ ද යන්න සහ හෘදය වටා තරලය තිබේ ද යන්න පරීක්ෂා කළ හැක. මෙය විශේෂයෙන්ම මහාධමනිය සහ හෘදය හැරයන සෙසු ප්රධාන රුධිර වාහිනී පිළිබඳ අධ්යයනය කිරීමේ දී වැදගත් වේ.[72]
ප්රතිකාර
හෘද රෝගවලට ප්රතිකාර කිරීම පිණිස ප්රතිකාර ක්රම ගණනාවක් භාවිතා වේ.
හෘත් ස්පන්දන ශීඝ්රතාව හෝ රිද්මය සම්බන්ධ රෝගවල දී, වෙනස් ආකාරවල ප්රතිඅරිද්මික ප්රතිකාරක භාවිතා වේ. මේවා විද්යුත්විච්ඡේද්ය නාල කෙරෙහි මැදිහත් වී හෘත් ක්රියා විභවය (කැල්සියම් නාල අවහිරකාරක, සෝඩියම් නාල අවහිරකාරක වැනි) කෙරෙහි බලපායි. එසේම අනුවේගී ස්නායු පද්ධතිය මගින් හෘදය උත්තේජනය (බීටා අවහිරකාරක වැනි), හෝ සෝඩියම් සහ පොටෑසියම් සෛල පටලය ඔස්සේ චලනය කරවීමට සිදුකරයි. මෙයට උදාහරණයක් ලෙස ඩයිගොක්සින් දැක්විය හැක.[80] සෙසු උදාහරණ ලෙස මන්දගාමී රිද්මයන් සඳහා යොදාගන්නා ඒට්රොපයින්, සහ අක්රමවත් රිද්මයන් සඳහා භාවිත වන ඇමියොඩරෝන් දැක්විය හැක. මෙවැනි ප්රතිකාර ක්රම හෘත් රිද්මය හෝ ශීඝ්රතාව කෙරෙහි ප්රතිකාර කිරීමට යොදාගන්නා එකම ක්රමවේදය නොවේ. නව-ආක්රමණික අක්රමවත් හෘත් රිද්මයක දී (කර්ණික තත්ත්වායනය) ක්ෂණික විද්යුත් cardioversion ක්රමය අනුගමනය කෙරේ. මන්දිත හෘත් ස්පන්දනයකට හෝ හෘදය අවහිර වීමක් සඳහා ගතිකරයක් හෝ විතත්ත්වායකයක් ඇතුළත් කෙරේ.[77] ආරම්භක තීව්රතාව අනුව බොහෝවිට රිද්මයට ඇතිවූ බාධාව කළමනාකරණය කරගන්නා අයුරු තීරණය කෙරේ. ඒ අනුව මෙය හෘදයාබාධයක් ද, ඖෂධ නිසා ඇතිවූ තත්ත්වයක් ද නැතහොත් පරිවෘත්තීය ගැටලුවක් ද යන්න නිර්ණය කෙරේ.[77]
ඉස්කේමික හෘද රෝග සඳහා සංකූලතා මගහැරවීම ද සිදුකෙරේ. මේ අතරට නයිට්රොග්ලිසරින්, බීටා අවහිරකාරක අයත් වන අතර, තීව්ර තත්ත්වයන්හි දී මෝෆීන් සහ වෙනත් වේදනානාශක භාවිතා වේ. මෙම ඖෂධ බොහෝමයක් මගින් අමතර ආරක්ෂාවක් ද සැලසෙන අතර, එමගින් වේදනාවේ දී හෘදයේ ඇතිවන අනුවේගී ස්වභාවය අඩු කෙරේ. එසේම රුධිර වාහිනී පළල් කිරීම ද සිදු වේ. (GTN)[77]
හෘදරෝගවලට ප්රතිකාර කිරීමේ දී ප්රාථමික සහ ද්විතීයික නිවාරණය මගින් ඇතරොස්ක්ලෙරෝසිස් සංකූලතා අයහපත් වීම මගහරවයි. මෙහි දී දුම්පානය නැවැත්වීම, මද්යසාර පරිභෝජනය අවම කිරීම, ව්යායාම වැඩි කිරීම, සහ ආහාර පරිභෝජනය වැඩිදියුණු කොට මේදය සහ සීනි භාවිතය අවම කිරීමට උපදෙස් දෙනු ලැබේ. එසේම දියවැඩියාව සඳහා ඖෂධ ද ලබා දීම සිදු කෙරේ. ස්ටැටින හෝ ෆයිබ්රේට වැනි ඖෂධ භාවිතයෙන් රෝගියාගේ කොලෙස්ටරොල් මට්ටම පහත හෙලනු ලබයි. රුධිර පීඩන ඖෂධ ද ලබාදෙන අවස්ථා ඇත.[77]
බොහෝ හෘද රෝග සඳහා, විශේෂයෙන්ම කර්ණික තත්ත්වායනය (atrial fibrillation) සහ කපාට රෝගවල දීත්, හෘද ශල්යකර්මයකට පසුවත්, ඇස්පිරින්, වෝර්ෆරින්, ක්ලොපිඩොග්රප් වැනි ප්රති-අන්තංචක (anticoagulant) භාවිතා වේ. එයට හේතුව අඝාතය වැනි තත්ත්ව ඇතිවීමේ ඉහළ අවධානමක් පැවතීමයි.[77]
ශල්යකර්ම
හෘද රෝග සඳහා සැත්කමක් සිදු කිරීමට අවශ්ය යැයි තීරණය වූ විට, විවෘත හෘද ශල්යකර්මයක් හෝ පර්යන්ත ධමනි තුළින් කුඩා නියමු කම්බි ඇතුළත් කිරීම ("percutaneous coronary intervention") සිදු කෙරේ. සම තුළින් සිදුකෙරෙන කිරීටක මැදිහත් වීම (Percutaneous coronary intervention) සාමාන්යයෙන් භාවිතා වන්නේ තීව්ර කිරීටක සහලක්ෂණය වැනි තත්ත්වයක දී ය. මෙහිදී ඇතැම්විට ස්ටෙන්ට් (stent) ඇතුළත් කිරීම ද සිදුවේ.[81]
කිරීටක ධමනි විපථ ශල්යකර්මය යනු එවැනි ශල්යකර්මයකි. මෙම ශල්යකර්මයේ දී, හෘදය වටා පිහිටි පටුවූ ධමනි එකක් හෝ කිහිපයක් මගහැර යා හැකි පරිදි සැකසීම සිදුවේ. මෙය සිදුකරන්නේ සිරුරේ රුධිර වාහිනී බහුලව පිහිටි ස්ථානයකින් ලබාගන්නා රුධිර වාහිනියක් සම්බන්ධ කිරීම මගිනි. බොහෝවිට මෙම වාහිනී අතර ලෝකනීය ශිරා හෝ අභන්තර ස්තන ධමනිය භාවිතා වේ. මෙම ශල්යකර්මයේ දී හෘත් පටකය දායක කරගන්නා බැවින්, සැත්කම කරන කාල සීමාව තුළ රුධිරයට හෘදය මගහැරයාම පිණිස යන්ත්රයක් භාවිතා වේ.[81]
හෘත් කපාට නිවැරදි කිරීම හෝ කපාට ප්රතිස්ථාපනය යන පිළියම් හෘත් කපාට රෝග සඳහා විසඳුම් ලෙස භාවිතා වේ.[81]
ඉතිහාසය
පුරාතන

හෘදය පිළිබඳ මිනිසා දැන සිටියේ පුරාතන කාලයේ සිට ය. නමුත් එහි නිශ්චිත කෘත්යය සහ ව්යූහ විද්යාව ඔවුන් පැහැදිළිව වටාගෙන තිබුණේ නැත.[82] හෘදය පිළිබඳ ප්රධාන වශයෙන් ආගමික අදහස් පැතිර තිබූ මුල්කාලීන සමාජයන් අතුරින් මුල්වරට විද්යාත්මකව හෘදය හඳුනාගැනීමට තැත් කළ ප්රථම ජන කොට්ඨාසය ලෙස පුරාතන ග්රීකවරුන් සැලකේ.[83][84][85] හෘදය යනු රුධිර නිපදවන ස්ථානය විය හැකි යැයි ඇරිස්ටෝටල් සලකා ඇත. ප්ලේටෝ සැලකූයේ හෘදය යනු රුධිර සංසරණය වන ප්රභවය බවයි. හිපොක්රටීස් විසින් අනාවරණය කළේ හෘදයේ සිට පෙනහැලි දක්වා රුධිරය සිරුර තුළින් සංසරණය වන බවයි.[83][85] එරසිස්ට්රේටොස් (ක්රි.පූ. 304–250) විසින් හෘදය යනු පොම්පයක් බවත්, එමගින් රුධිර වාහිනී පුළුල් කරන බවත්, ධමකි සහ ශිරා හෘදයෙන් විහිදෙන බවත් පවසන ලදී. ක්රමයෙන් ඈතට යත්ම ඒවා කුඩා වන බවත්, ඒවා රුධිරයෙන් නොව වාතයෙන් පිරී ඇති බවත් ඔහු විශ්වාස කළේ ය. ඔහු විසින් හෘත් කපාට ද අනාවරණය කරගන්නා ලදී.[83]
ග්රීක වෛද්යවරයකු වූ ගැලන් (ක්රි.පූ. 2වන සියවස) රුධිර වාහිනී මගින් රුධිරය ගෙනයන බව දැන සිටි අතර, ඔහු විසින් ශිරා (අඳුරු රතු) සහ ධමනි (දීප්තිමත් සහ සැහැල්ලු) රුධිරයත්, ඒවායේ වෙනස් කෘත්යයනුත් හඳුනාගන්නා ලදී.[83] හෘදයේ ඇති උණුසුම්ම අවයවය හෘදය යැයි පැවසූ ගැලන් එමගින් දේහයට තාපය සපයන බව නිගමනය කළේ ය.[85] හෘදය අවට රුධිරය පොම්ප නොකරන බවත්, විස්තාරයේ දී හෘදය රුධිරය උරාගන්නා බවත්, ධමනිවල ස්පන්දන හේතුවෙන් ධමනි විසින්ම රුධිරය පරිවහනය කළ බවත් ඉන් කියැවිණි.[85] ගැලන් විශ්වාස කළේ ධමනික රුධිරය ශිරා රුධිර බවට පත්වන්නේ වම් කෝෂිකාවේ සිට කෝෂිකා අතර 'ජිද්ර' ඔස්සේ රුධිරය ගලා යාමෙන් බවයි.[82] පෙනහැලිවල ඇති වාතය පුප්ඵුසීය ධමනිය ඔස්සේ හෘදයේ වම්පසට ගොස් ධමනික රුධිරය තැනුනු බව ඔහු විශ්වාස කළේ ය.[85]
මෙම අදහස් වසර දහසක් පමණම අභියෝගයට ලක් නොවිණි.[82][85]
පූර්ව-නූතන
කිරීටක සහ පුප්ඵුසීය සංසරණ පද්ධති පිළිබඳ පැරණිතම වාර්තා හමුවන්නේ 1242දී ප්රකාශිත ඉබ්න් අල්-නෆිස්ගේ ඇවිසෙන්නාගේ ග්රන්ථයේ ව්යූහ විද්යාව පිළිබඳ විවරණය තුළ ය.[86] ඔහුගේ ලේඛනයෙහි, අල්-නෆිස් ලියා ඇත්තේ පෙර ගැලන් විශ්වාස කළ පරිදි දකුණු සිට වම් කෝෂිකාව වෙත නොයා රුධිරය පුප්ඵුසීය සංසරණය ඔස්සේ ගමන් කරන බවයි.[87] පසුකාලීනව ඔහුගේ කෘතිය ඇන්ඩ්රියා ඇල්පාගෝ විසින් ලතින් භාෂාවට පරිවර්තනය කරන ලදී.[88]
යුරෝපය තුළ, ගැලන්ගේ ඉගැන්වීම් විද්වත් ප්රජාව තුළ ප්රමුඛ වන්නට වූ අතර, ඔහුගේ මතය පල්ලියේ නිල පාඨ ග්රන්ථය විය. ඇන්ඩියාස් වෙසලියස් විසින් ඔහුගේ De humani corporis fabrica (1543) තුළ ගැලන්ගේ හෘදය පිළිබඳ ඇතැම් විශ්වාස පිළිබඳ ප්රශ්න නගා ඇත. නමුත් ඔහුගේ මෙම විශිෂ්ට කෘතිය අධිකාරියට අභියෝගයක් ලෙස සැලකුණු අතර, බොහෝ ප්රහාරයන්ට ලක්වීමට ඔහුට සිදු විය.[89] මයිකල් සර්වේටස් සිය Christianismi Restitutio (1553) කෘතිය තුළ ලියා ඇත්තේ රුධිරය හෘදයේ එක් පසෙක සිට අනෙක් පසට ගමන් කරන්නේ පෙනහැලි ඔස්සේ බවයි.[89]
නූතන
හෘදය තුළින් රුධිර ගමනය පිළිබඳ අර්ථ නිරූපණයේ සුවිශේෂී සන්ධිස්ථානයක් ලෙස ඉංග්රීසි වෛද්යවරයකු වූ විලියම් හාර්විගේ De Motu Cordis (1628) කෘතිය හැඳින්විය හැක. හාර්විගේ ග්රන්ථය මගින් සංස්ථානික සංසරණය සහ හෘදයේ යාන්ත්රික බලය පූර්ණව විස්තර කොට ඇත. මෙය ගැලනික වාදයන් ඉක්මවා ගියේ ය.[90] ජර්මානු කායික විද්යාඥයකු වූ ඔටෝ ෆ්රෑන්ක් (1865–1944) විසින් මෙම වැදගත් හෘත් සම්බන්ධතාව පිළිබඳ ප්රකාශන රැසක් නිකුත් කරන ලදී. හෘදය පිළිබඳ අධ්යයනය කළ වැදගත් ඉංග්රීසි කායික විද්යාඥයකු ලෙස අර්නස්ට් ස්ටාර්ලිං (1866–1927) හැඳින්විය හැක. මොවුන් බොහෝවිට ස්වාධීනව කටයුතු කොට ඇතත්, ඔවුන්ගේ සංයුක්ත උත්සාහයන් සහ සමාන නිගමනයන් හේතුවෙන් "ෆ්රෑන්ක්-ස්ටාර්ලිං යන්ත්රණය" නම්කොට ඇත.[7]
පර්තින්ජි තන්තු සහ හිස්ගේ ගොනුව 19වන සියවස තරම් මුල්කාලයේ අනාවරණය කරගෙන තිබුණ ද, හෘදයේ විද්යුත් සන්නයන පද්ධතිය තුළ එහි විශේෂිත කෘත්යය 1906 වන තෙක්ම වටහාගෙන තිබුණේ නැත. 1906දී සුනාඕ ටවාරා විසින් සිය නිබන්ධනය වූ Das Reizleitungssystem des Säugetierherzens තුළින් මෙය අනාවරණය කරන ලදී. ටවාරා විසින් කර්ණිකකෝෂික ගැටය සොයාගැනීමත් සමග, ආතර් කීත් සහ මාටින් ෆ්ලැක් හෘදයේ සමාන ව්යූහයන් සෙවීමට පෙළඹිණි. ඉන් මාස කිහිපයකට පසු ඔවුනට සයිනො-හෘත් කර්ණික ගැටය අනාවරණය කරගැනීමට හැකි විය. මෙම ව්යූහයන් හේතූවෙන් විද්යූත්කන්තුකරේඛනයට ව්යූහ විද්යාත්මක පදනම සැකසිණි. මෙහි නිර්මාපකයා වූ විලෙම් අයින්තෝවන් 1924දී වෛද්ය විද්යාව හෝ කායික විද්යාව සඳහා වන නොබෙල් ත්යාගයෙන් පිදුම් ලැබී ය.[91]
ප්රථම සාර්ථක හදවත් බද්ධය සිදුකරන ලද්දේ 1967දී දකුණු අප්රිකාවේ කේප් ටවුන්හි ග්රූට් ෂූර් රෝහලේ ශල්ය වෛද්යවරයකු වූ ක්රිස්ටියන් බර්නාඩ් විසිනි. මෙය හෘත් ශල්යකර්ම ක්ෂේත්රයේ නව මංසලකුණක් ලෙස සැලකිය හැකි අතර, එය ලෝව පුරා වෛද්ය ක්ෂේත්රය කෙරෙහි ඉමහත් අවධානයක් යොමුවීමට හේතු විය. කෙසේනමුත්, ඉන් දිගුකාලීනව ජීවත් වූ රෝගීන් පමාණය ඉතා පහළ මට්ටමක පැවතිණි. ප්රදානය කළ හෘදයක් බද්ධකෙරුණු පළමු පුද්ගලයා වූ ලුවිස් වැෂ්කැන්සි සැත්කමින් දින 18කට පසු මියගියේ ය. සෙසු රෝගීන් ද සති කිහිපයකට වඩා ජීවත් වූයේ නැත.[92] ඇමරිකානු ශල්ය වෛද්යවරයකු වූ නෝර්මන් ෂුම්වේ සමග රිචඩ් ලෝවර්, ව්ලැඩිමිර් ඩෙමික්හොව් සහ ඒඩ්රියන් කැන්ට්රොවිට්ස් යන පුරෝගාමීන් විසින් හෘද බද්ධ කිරීමේ ක්රමවේද වැඩිදියුණු කරන ලදී. 2000 මාර්තු වන විට, ලෝකය පුරා හදවත් බද්ධ කළ රෝගීන් සංඛ්යාව 55,000 ඉක්මවී ය.[93]
20වන සියවස මැද පමණ වන විට, එක්සත් ජනපදය තුළ හෘද රෝග හේතුවෙන් සිදුවන මරණ ප්රමාණය ආසාදක රෝග හේතුවෙන් සිදුවන මරණ ප්රමාණය ඉක්මවමින් ලොව පුරා මරණ සඳහා ප්රධාන හේතුව බවට පත් විය. 1948 සිට සිදුවන ෆ්රැමිංහැම් හෘද අධ්යයනය මගින් හෘදය කෙරෙහි බලපෑ හැකි සාධක රාශියක් අනාවරණය කරගෙන ඇත. මේ අතර ආහාර, ව්යායාම, සහ ඇස්පිරින් වැනි සාමාන්ය ඖෂධ ද වේ. ACE නිෂේධකය සහ බීටා අවහිරකාරක මගින් තීව්ර හෘත් අකරණිය පාලනය කරගැනීමට හැකියාව ලැබුණ ද, වසර තුළ මියයන රෝගීන් සංඛ්යාව 30 සිට 40% පමණ දක්වා වැඩිවී ඇත.[94]
සමාජය සහ සංස්කෘතිය
| ||
| jb (F34) "හෘදය" රූපාක්ෂර වලින් |
|---|
සංකේතවාදය
ජීව්ය ඉන්ද්රියයක් වන හෘදය බොහෝ කලක සිට සිරුරේ කේන්ද්රය, ජීවිතයේ, හැඟීමේ, හේතූ දැක්වීමේ, ආශාවේ, බුද්ධියේ සහ බලාපොරොත්තුවේ පීඨිකාව නැතහොත් මනස ලෙස හැඳින්විණි.[95] බොහෝ ආගම්වල "සත්යය, හෘදසාක්ෂියේ හෝ යහපත් ධෛර්යයයේ සංකේතය ලෙස සැලකෙයි – ඉස්ලාමික සහ යුදෙව්-ක්රිස්තියානි චින්තනයේ දෙවියන්ගේ දෙවොල නැතහොත් සිහසුන ලෙස හෘදය සැලකෙයි. හින්දු ආගමේ දිව්යමය කේන්ද්රය, ආත්මය සහ ශ්රේෂ්ඨ ඥානයේ තෙවන ඇස ලෙස හෘදය සැලකේ. බුදුන් වහන්සේගේ පවිත්රත්වයේ වජ්රය සහ හරය ලෙස හෘදය සැලකේ. තාඕ ආගමේ තේරුම් ගැනීමේ මධ්යස්ථානය එයයි."[95]
හීබෲ බයිබලයේ හෘදය සඳහා යෙදෙන වදන lev යන්නයි. මෙය හැඟීමේ, මනසේ අසුන ලෙසත්, ව්යූහ විද්යාත්මක ඉන්ද්රිය ලෙසටත් අර්ථ දැක්වේ. එසේම එය කෘත්යය සහ සංකේතවාදය අනුව ආමාශය හා සම්බන්ධ යැයි සැලකේ.[96]
පුරාතන ඊජිප්තු ආගමේ ආත්මය පිළිබඳ සංකල්පයේ දී හෘදය හෙවත් ඉබ් සඳමා වැදගත් ස්ථානයක් හිමි වේ. ඉබ් හෙවත් අභිධර්මීය හදවත ළදරුවාගේ මවගේ හදවතේ රුධිර බිඳුවකින් උපත ලද බව විශ්වාස කෙරිණි.[97] පුරාතන ඊජිප්තුවරුන්ට අනුව, හෘදය හැඟීම්වල, චින්තනයේ, ආශාවේ සහ අභිප්රායේ අසුනයි. මේ බවට සාක්ෂි ලෙස ඉබ් වදන හා සම්බන්ධ ඊජිප්තු යෙදුම් වන "සතුට" යන අරුතැති ආවි-ඉබ් (සාහිත්යමය, "හදවත දිගු"), "භේද කළ" යන අරුතැති සාක්-ඉබ් (සාහිත්යමය, "කපාදමන ලද හදවත") අනුව පෙනේ.[98] ඊජිප්තු ආගමේ, හදවත මරණින් මතු දිවියට යතුර විය. පහළ ලෝකයේ දී එය යළි ඉස්මතු වන අතර, එහි අයිතිකරු පිළිබඳ යහපත් හෝ අයහපත් සාක්ෂි එය ලබා දෙයි. හෘදය කිරා බැලීමේ මංගල්යයේ දී අනුබිස් ඇතුළු දෙවිවරුන් ගණනාවක් විසින් එය පරීක්ෂා කරන බව විශ්වාසය විය. යහපත් පැවැත්මේ පරමාදර්ශී සම්මතය වූ මාට්ගේ පිහාටුවට වඩා හෘදය බර අඩු වුවහොත්, එහි අරුත එහි හිමිකරුගේ දිවිය යහපත් බවත් ඔහුට පරලොවට ඇතුළත් විය හැකි බවත් ය. නමුත් හෘදය බරින් වැඩි වුවහොත් එය අම්මිට් නැමැති රාක්ෂයා විසින් ගිලදමනු ලැබෙයි.[99]
"හෘදය" සඳහා යෙදෙන චීන අක්ෂරයක් වන 心 යන්න, හෘදයේ තාත්වික නිරූපණයකින් (හෘදයේ කුටීර නිරූපණය කෙරෙන) සම්භවය වී ඇතැයි සැලකේ.[100] චීන වදනක් වන xīn (ෂින්) යන්න "මනස", "චේතනාව", හෝ "හරය" අර්ථ දැක්වෙන රූපකයකි.[101] චීන වෛද්ය ශාස්ත්රයේ, හෘදය 神 ෂේන් හෙවත් "ආත්මය, සිහියේ" මධ්යස්ථානය ලෙස සලකා ඇත.[102] ඒ අනුව හෘදය ක්ෂුද්රාන්ත්රය, දිව සමග සම්බන්ධ අතර, එමගින් ෂඩ් ඉන්ද්රීන් සහ පංච අන්තරංගයන් පාලනය කරයි. එසේම එය පංච මූලධාතු අතුරින් අග්නි කාණ්ඩයට අයත් වේ.[103]
හෘදය සඳහා යෙදෙන සංස්කෘත වදන වන හෘද හෙවත් හෘදය යන්න පැරණිතම සංස්කෘත ග්රන්ථයක් වන ඍග්වේදයේ දක්නට ලැබේ. සංස්කෘතයේ මෙම වදන ව්යූහ විද්යාත්ම අවයවය මෙන්ම "මනස" හෝ "ආත්මය" සඳහා ද යෙදී ඇත. එය හැඟීම්වල අසුන ලෙස දැක්වේ. හෘද යන යෙදුම හෘදය සඳහා වන ග්රීක, ලතින් සහ ඉංග්රීසි වචන හා සමප්රභව විය හැක.[104][105]
ඇරිස්ටෝටල් ඇතුළු බොහෝ සම්භාව්ය දාර්ශනිකයින් සහ විද්යාඥයින් හෘදය චින්තනය, හේතු දැක්වීම, හෝ හැඟීම් සඳහා වගකියන අවයවය ලෙස ලෙස සලකා ඇත්තේ මොළය නොසලා හරිමිනි.[106] හෘදය හැඟීම් සඳහා අසුන ලෙස හඳුන්වා ඇත්තේ රෝම වෛද්යවරයකු වූ ගැලන් විසින් ආශාවේ අසුන ලෙස අක්මාවත්, හේතු දැක්වීමට ආසනය ලෙස මොළයත් විස්තර කිරීම නිසායි.[107]
ඇස්ටෙක් පුදපූජා ක්රම තුළ හෘදයට සුවිශේෂී ස්ථානයක් හිමි විය. ඇස්ටෙක්වරුන් විසින් අනුගමනය කළ මිනිස් බිලි පූජා ක්රමවල දී ප්රධාන වශයෙන්ම හෘදය වෙන්කරනු ලැබී ය. ඇස්ටෙක්වරුන් විශ්වාස කළේ හෘදය (ටෝනා) යනු පුද්ගලයාගේ අසුන මෙන්ම හිරුගේ තාපයේ කොටසක් (ඉස්ට්ලි) ලෙසයි. මේ වනවිට නාහුවා විශ්වාස කරන්නේ හිරු යනු හෘදයේ-ආත්මයක් (ටෝනා-ටියුහ්): "රවුම්, උණුසුම්, ස්පන්දනය වන" ලෙසයි.[108]
කතෝලික ආගම තුළ, දිගු කාලයක පටන් හෘදය මහත් භක්තියෙන් යුතුව පිළිගැනීමේ සම්ප්රදායයක් පවතියි. දහසයවන සියවසේ මැද කාලය වන විට ජේසුස් ක්රිස්තුස් වහන්සේගේ තුවාල වන්දනාමාන කිරීමෙන් මෙය ප්රමුඛත්වයට පත් විය.[109] මෙම සම්ප්රදාය, ජේසුස් වහන්සේගේ පූජනීය හෘදය කෙරෙහි දැක්වූ මධ්යකාලීන ක්රිස්තියානි භක්තිය සහ ජේද් යුඩිස් විසින් ප්රචලිත කළ මරියාගේ නිර්මල හෘදය ඇදහීමට හේතුවූයේ යැයි සිතිය හැක.[110]
බිඳණු හදවත යන යෙදුම සංස්කෘතිකමය වශයෙන් අහිමිවූවකු වෙනුවෙන් වන ශෝකය හෝ සම්පූර්ණ කරගත නොමැති වූ ප්රේමයක් පිළිබඳ යෙදේ.
"අනංගයාගේ හීසර" යන යෙදුම පුරාතන යෙදුමකි. මෙය ඕවිඩ් නිසා යෙදුණකි. ඕවිඩ් විස්තර කරන්නේ අනංගයා විසින් සිය ගොදුරු හීසරවලින් තුවාල කරන බවයි. නමුත් එහි තුවාල කරන්නේ හෘදයට යැයි එහි සඳහන් නොවේ. මීට සමානව අනංගයා විසින් කුඩා හෘද සංකේතයකටට හීවිදිනු නිරූපිත අදහස පුනරුද යුගයේ තේමාවකි. මෙය වර්තමානයේ වැලන්ටයින් දිනය හා බැඳී පවතී.[95]
ආහාර
සත්ත්ව හෘදය ආහාරයක් ලෙස බහුලව භාවිතා වන්නකි. මේවා බොහෝමයක් පේශිවලින් සමන්විත හෙයින්, එහි ඉහළ ප්රෝටීන ප්රමාණයක් ඇත. මේවා බොහෝවිට සෙසු ඉවතලන කොටස් සමග ආහාර බඳුන්වල දැකගත හැක. උදාහරණ ලෙස තාච්චි-ඔටෝමාන් කොකොරෙට්සිය (kokoretsi) දැක්විය හැක.
කුකුළු හෘදය බොහෝවිට කූරක ගසා පුළුස්සා ආහාරයට ගනු ලැබේ: ජපන් හාතෝ ටකිටොරි, බ්රසීලියානු චුරැස්කෝ ඩි කොරැකාවෝ, ඉන්දුනීසියානු කුකුළු හෘද සැටේ මෙවැනි ආහාර වේ.[111] මෙය තැටියක තබා බැදගත හැක. උදාහරණයක් ලෙස Jerusalem mixed grill නැමැති ආහාරය දැක්විය හැක. ඊජිප්තු සූපවේදයේ දී, සියුම්ව පෙති ගසාගත් හෘදය පිසීමට යොදාගත හැක. මෙය කුකුළු මස් සඳහා පිරවුමක් ලෙස භාවිත වන්නකි.[112] ඇතැම් වට්ටෝරුවල මේවා සෙසු ඉවත ලද මාංශ කොටස් සමග මිශ්රකොට යොදාගැනේ. උදාහරණ ලෙස මෙක්සිකානු pollo en menudencias ආහාරය[113] සහ රුසියානු ragu iz kurinyikh potrokhov නැමැති ආහාරය දැක්විය හැක.[114]
ගව, ඌරු සහ බැටළු මස්වල හෘදය ද වට්ටෝරුවල ආදේශක ලෙස යොදාගත හැක. හෘදය දැඩිව-ක්රියා කරන පේශියක් වන බැවින්, එය "තද සහ වියළි" මාංශයක් ලෙස සැලකේ.රොම්බවර්, අර්මා එස්.; බෙකර්, මේරියන් රොම්බවර්; බෙකර්, ඊතන් (1975). The Joy of Cooking. ද බොබ්ස්-මෙරිල් සමාගම. p. 508. ISBN 978-0-0260-4570-4. මේ නිසා එය පිසීමට වැඩි කාලයක් ගතවේ. මෙහි තද බව හේතුවෙන් චීන කැලතූ-බැදගත් හෘදය මෙන් සිහින් තීරුවලට කපා පිළියෙල කළ හැක.[115]
ගව මස්වල හෘදය ද උඳුනක පුළුස්සා හෝ තම්බා ආහාරයට ගත හැක. [116] පේරුවියානු anticuchos de corazón නැමැති ගව හෘද ආහාරය පිළිස්සීම සිදු කරන්නේ දිගු කලක් කුළුබඩු සහ විනාකිරි මිශ්රණයක් ආධාරයෙන් පදම් කළ පසුව ය. "ව්යාජ පාත්තයා" සඳහා වන ඕස්ට්රේලියානු වට්ටෝරුවේ දී සැබැවින්ම යොදාගන්නේ ගව හෘදයයි.[117]
ඌරු හෘදය ස්ටුවක් ලෙස, මඳ ගින්නේ තැම්බුමක් ලෙස, තැම්බුමක් ලෙස[118] හෝ සොසේජයක් ලෙස ආහාරයට ගත හැක. බාලි ඔරෙට් යනු ඌරු හෘදය සහ රුධිරා ආධාරයෙන් තැනූ රුධිර සොසේජස් විශේෂයකි. ප්රංශ වට්ටෝරු අනුව cœur de porc à l'orange සෑදීමේ දී තැම්බූ හෘදය සහ දොඩම් සෝස් උපකාරී කරගැනේ.
වෙනත් සතුන් තුළ
වෙනත් පෘෂ්ඨවංශීන්
හෘදයේ ප්රමාණය වෙනස් සත්ත්ව කාණ්ඩ අනුව විවිධත්වයක් ගනියි. පෘෂ්ඨවංශීන්ගේ හෘදයේ ප්රමාණය කුඩාම මීයාගේ (12 mg) සිට නිල් තල්මසා (600 kg) දක්වා පුළුල් පරාසයක විහිදී පවතී.[119] පෘෂ්ඨවංශීන් තුළ හෘදය සිරුරේ උදරීය පෙදෙසේ මධ්යයට වන්නට පෙරිකාඩියමකින් වටවී ය.[120] ඇතැම් මත්ස්ය විශේෂවල පෙරිකාඩියම වෙනුවට උදර්ච්ඡදයට සම්බන්ධ වී පවතියි.[121]
SA ගැටය සියලු කලලාවාරිකයින් තුළ දක්නට ලැබුණ ද වඩා ප්රාථමික පෘෂ්ඨංශීන්ගේ එය දක්නට නැත. මෙම සත්ත්වයින් තුළ, හෘදයේ පේශි සාපේක්ෂව අඛණ්ඩ අතර, ශිරා කෝඨරකය හෘද ස්පන්දනය සමායෝජනය කරයි. සැබැවින්ම කලාලාවාරිකයින් (ඇම්නියෝටාවන්) තුළ ශිරා කෝඨරකය දකුණු කර්ණිකාව හා සම්බන්ධ බැවින්, එය SA ගැටය හා සමප්රභව බව පෙනේ. ටෙලියොස්ටයන් (teleosts) තුළ අවශිෂ්ට ශිරා කෝඨරක පිහිටි බැවින් ප්රධාන සමායෝජක මධ්යස්ථානය කර්ණිකාව තුළ පිහිටයි. සත්ත්ව විශේෂය අනුව හෘත් ස්පන්දන ශීඝ්රතාව බෙහෙවින් වෙනස් වන අතර, එය මිනිත්තුවට ස්පන්දන 20 පමණ (කොඩ් මත්ස්යයා) සිට 600 පමණ (ගුමන කුරුල්ලා) දක්වා පරාසයක විහිදෙන අතර,[122] ඇතැම්විට 1200 bpm (රතු-ගෙලැති ගුමන කුරුල්ලා) දක්වා වැඩි විය හැක.[123]
ද්විත්ව සංසරණ පද්ධති

1. පුප්ඵුසීය ශිරාව
2. වම් කර්ණිකාව
3. දකුණු කර්ණිකාව
4. කෝෂිකාව
5. ධමනි කේතුකය
6. ශිරා කෝඨරකය
පරිණත උභයජීවීන් සහ බොහෝ උරගයින් සතුව ද්විත්ව සංසරණ පද්ධතියක් ඇත. මෙහි අරුත නම් සංසරණ පද්ධතිය ධමනි සහ ශිරා කොටස්වලට බෙදී ඇති බවයි. කෙසේනමුත්, හෘදය සම්පූර්ණයෙන් බාග දෙකකට බෙදී නැත. ඒ වෙනුවට, හෘදය කුටීර තුනකට බෙදී පිහිටයි. එය කර්ණිකා දෙකක් සහ තනි කෝෂිකාවක් ලෙස වේ. සංස්ථානික සංසරණයෙන් මෙන්ම පෙනහැලිවල සිට ද පැමිණෙන රුධිරය ඇතුළු වන අතර, රුධිරය එක්වරම සංස්ථානික සංසරණය සහ පෙනහැලි වෙත පොම්ප කිරීම සිදුවේ. ද්විත්ව පද්ධතිය හේතුවෙන් රුධිරයට සංසරණය වීමේ හැකියාව ලැබෙන අතර, පෙනහැලිවලින් ලබාගන්නා ඔක්සිජනීකෘත රුධිරය ඍජුවම හෘදය වෙත යැවෙයි.[124]
උරගයින් තුළ, හෘදය සාමාන්යයෙන් පිහිටන්නේ උරස් කුහරයේ මධ්යයේ ය. එසේම සර්පයින් තුළ නම්, එය ඉහළ පළමු සහ දෙවන තෙවන සන්ධි අතර පිහිටයි. එහි ශෘදය කුටීර තුනකින් සමන්විත ය. එනම්: කර්ණිකා දෙකක් සහ කෝෂිකාවකි. කෝෂිකාව බිත්තියක් (ආවාරයක්ආවාරය) මගින්, අසම්පූර්ණ ලෙස භාගා දෙකකට බෙදේ. පුප්ඵුසීය ධමනිය සහ මහාධමනි විවෘත වීම් අසල සැලකිය යුතු හිදැසක් ද පවතියි. බොහෝ උරග විශේෂවල, රුධිර ප්රවාහ මිශ්ර වීම සිදුවන්නේ අල්ප වශයෙනි. මේ නිසා මහාධමනිය සාමාන්යයෙන් ලබාගන්නේ ඔක්සිජනීකෘත රුධිරය පමණකි.[122][124] මෙය කුටීර හතරකින් යුත් හෘදයක් සහිත කිඹුලන් සම්බන්ධයෙන් අදාළ නොවේ.[125]
පෙනහැලි මත්ස්යයින් තුළ, මෙම ආවාර කෝෂිකාවේ කොටසක් දක්වා විහිද පවතියි. මේ නිසා පෙනහැලි වෙත යැවෙන ඔක්සිජනීහෘත රුධිර ප්රවාහය සහ සිරුරේ සෙසු කොටස් වෙත යැවෙන ඔක්සිජනීකෘත රුධිර ප්රවාහ අතර යම් ආකාරයක වෙන්වීමක් සිදුවේ. උභයජීවීන් තුළ එවැනි බෙදීමක් නොතිබීමට හේතුව විය හැක්කේ ඔවුන් සිය සම මගින් ද ශ්වසනය කිරීමයි. මේ නිසා ඔවුන්ගේ මහා ශිරා ඔස්සේ හෘදය වෙත එන රුධිරය තරමක් ඔක්සිජනීකෘත වී ඇත. එහි ප්රතිඵලයක් ලෙස, පෙනහැලි මත්ස්යයින් හෝ වෙනත් ටෙට්රපෝඩාවන්ට සාපේක්ෂව උභයජීවීනට රුධිර ප්රවාහ දෙක අතර බෙදීමක් අවශ්ය වන්නේ අවම වශයෙනි. එසේවුවද, ඇතැම් උභයජීවී විශේෂවල කෝෂිකාවේ ස්පොන්ජිමය ස්වභාවය නිසා රුධිර ප්රවාහ වෙන්කොට තබා ගැනීමේ හැකියාව වැඩිවී ඇත. එසේම, ධමනි කේතුකයේ මුල් කපාට සර්පිලාකාර කපාටවලින් ප්රතිස්ථාපනය වී තිබීමෙන්, එය සමාන්තර කොටස් දෙකකට බෙදේ. එය ද රුධිර ප්රවාහ දෙක වෙන්කර තබා ගැනීමට උපකාරී වේ.[122]
සම්පූර්ණයෙන් බෙදුණු හෘදය
අකොසෝරයන් (ක්රෙකඩිලියාවන් සහ පක්ෂීන්) සහ ක්ෂීරපායීන් තුළපොම්ප දෙකක් ලෙස බෙදුණු සම්පූර්ණ හෘදයක් දක්නට ලැබේ. මේ නිසා එය හෘද කුටීර හතරකින් සමන්විත ය.අකොසෝරයන්ගේ හෘදය ක්ෂීරපායීන්ගේ හෘදයෙන් ස්වාධීනව වර්ධනය වූයේ යැයි සැලකේ. ක්රොකඩීලියාවන්ගේ ෂමනික මහාපථයේ පාදමේ පැනිසා ජිද්රය නැමැති විවරයක් පිහිටයි. මේ නිසා දිය යටින් පිහිනා යාමේ දී හෘදයේ දෙපස වූ රුධිරය යම් තරමක් මිශ්ර වීමේ හැකියාවක් ඇත.[126][127] මේ නිසා පක්ෂීන් සහ ක්ෂීරපායීන්ට පමණක් පුප්ඵුසීය සහ සංස්ථානික සංසරණය පිණිස භෞතික බාධකයින් ස්ථිරව වෙන්වූ රුධිර ප්රවාහ දෙකක් පවතියි.[122]
මත්ස්යයින්

මත්ස්යයින් සතුව කුටීර දෙකකින් යුත් හෘදයක් ඇතැයි බොහෝවිට සඳහන් කෙරේ.[128] මෙහි රුධිරය ලබාගැනීමට එක් කර්ණිකාවක් ද, එය පොම්ප කිරීමට එක් කෝෂිකාවක් ද වේ.[129] කෙසේනමුත්, කුටීර ලෙස පැවසිය හැකි ඇතුළු වීමේ සහ පිටවීමේ ව්යූහන් ද මත්ස්ය හෘදය තුළ දක්නට ලැබෙන හෙයින්, ඇතැම්විට එය කුටීර තුනකින්[129] හෝ කුටීර හතරකින් යුත්[130] ලෙස හැඳින්විය හැක්කේ කුටීරයක් ලෙස සලකන ව්යූහය අනුවයි. කර්ණිකාව සහ කෝෂිකාව ඇතැම්විට “සත්ය කුටීර”, ලෙසත් සෙසු ව්යූහ “අතිරේක කුටීර” ලෙසත් හඳුන්වනු ලැබේ.[131]
ප්රාථමික මත්ස්යයින් සතුව කුටීර හතරකින් යුත් හෘදයක් ඇත. නමුත් කුටීර පෙළට පිහිටන බැවින් එය ක්ෂීරපායීන්ගේ සහ පක්ෂීන්ගේ කුටීර සතරේ හෘදයට සමාන නොවේ. පළමු කුටීරය ශිරා කෝඨරකයයි. එමගින් දේහයේ යාකෘතික සහ මූලික ශිරාව ඔස්සේ එන ඔක්සිජනීහෘත රුධිරය රැස් කරගනියි. එතැන් සිට රුධිරය, කර්ණිකාව වෙතත් අනතුරුව, බලවත් පේශිමය කෝෂිකාව වෙතත් ගලායයි. කෝෂිකාව තුළ ප්රධාන වශයෙන්ම පොම්ප කිරීමේ ක්රියාවලිය සිදුවේ. සිව්වන සහ අවසන් කුටීරය වන්නේ ධමනි කේතුකයයි. මෙය සතුව කපාට කිහිපටක් ඇති අතර, එමගින් රුධිරය උදරීය මහාධමනිය වෙත යැවෙයි. උදරීය මහාධමනිය මගින් රුධිරය ජලක්ලෝම වෙත යවයි. එහිදී රුධිරය ඔක්සිජනීකෘත වී පෘෂ්ඨීය මහා ධමනිය ඔස්සේ සිරුරේ අනෙක් කොටස් වෙත යැවේ. (ටෙට්රපෝඩාවන් තුළ, උදරීය මහාධමනිය ශාඛා දෙකකට බෙදී ඇත. ඉන් එක් අර්ධයක් ආරෝහණ මහා ධමනියත් අනෙක් ශාඛාව පුප්ඵුසීය ධමනියත් සාදයි.)[122]
පරිණත මත්ස්යයින් තුළ, කුටීර හතර එකපෙළට සකස් වී නොහැක. ඒ වෙනුවට S-හැඩයට සකස් වී පසු කුටීර දෙක මුල් කුටීර දෙකට ඉහළින් පිහිටයි. මෙම සාපේක්ෂව සරල රටාව කාටිලේජ මත්ස්යයන් සහ කිරණ-වරල් සහිත මත්ස්යයින් තුළ දක්නට ලැබේ. ටෙලියොස්ටයන් තුළ, ධමනි කේතුකය ඉතා කුඩා අතර, වඩාත් නිවැරදිව කිවහොත් එය එය හෘදයේ කොටසක් නොව මහා ධමනියේ කොටසක් ලෙස විස්තර කළ හැක. ධමනි කේතුකය කිසිදු ඇම්නියෝටාවකු තුළ දක්නට නොලැබෙන අතර, එය පරිණාමයේ දී කෝෂිකා තුළට අවශෝෂණය වන්නට ඇතැයි විශ්වාස කෙරේ. මීට සමානව, ශිරා කෝඨරකය ඇතැම් උරගයින් සහ පක්ෂීන් තුළ, ශිරාමය ව්යූහයක් ලෙස පවතී. නැතහොත් එය දකුණු කර්ණිකාව තුළට අවශෝෂණය වී තිබිය හැක.[122]
අපෘෂ්ඨවංශීන්


ආත්රොපෝඩාවන් සහ බොහෝ මොලුස්කාවන් සතුව විවෘත සංසරණ පද්ධතියක් ඇත. මෙම පද්ධතියේ, ඔක්සිජනීහෘත රුධිරය හෘදය වටා පිහිටි කුහර (කෝඨරක) තුළට ඇතුළු වේ. කුඩා තනි අතට දිවෙන නාල ඔස්සේ රුධිරය සෙමෙන් හෘදය දෙසට පැතිර යයි. අනතුරුව, හෘදය මගින් රුධිරය රුධිර හෙබ නැමැති අවයව අතර පිහිටි කුහරයක් තුළට පොම්ප කෙරේ. ආත්රොපෝඩාවන්ගේ හෘදය සාමාන්යයෙන් පේශිමය නාලයක් වන අතර, එය පෘෂ්ඨීය පෙදෙසට පහළින් හිසේ පාදමේ සිට සිරුර දිගේ දිවෙයි. රුධිරය වෙනුවට මෙහි සංසරණ තරලය haemolymph නම් වේ. එය සාමාන්යයෙන් ශ්වසන වර්ණකය ලෙස තඹ-පාදක කරගත් ශීමොසයනින් නැමැති ඔක්සිජන් පරිවාහකය සහිත වේ. යකඩ-පාදක කරගත් හීමොග්ලොබින් භාවිතා කරන්නේ සුළු ආත්රොපෝඩාවන් පිරිසක් විසින් පමණි.[132]
සෙසු කෘමීන්ගේ, සංසරණ පද්ධතිය ඔක්සිජන් පරිවහනයට භාවිතා නොවේ. එනිසා එය අතිශයින් ක්ෂීණ වී ඇත. එහි ශිරා හෝ ධමනි දක්නට නොලැබෙන අතර, සම්බන්ධිත නාල දෙකක් පමණක් අන්තර්ගත වේ. ඔක්සිජන් පරිවහනය වන්නේ විසරණයෙන් වන අතර, මෙම වාහිනීවලට සම්බන්ධිත කුඩා පේශිමය වාහිනී පහක් දක්නට ලැබෙන අතර, ඒවා "හෘදයන්" ලෙස සැලකිය හැක.[132]
දැල්ලන් සහ සෙසු සෙෆලොපෝඩාවන් සතුව "ජලක්ලෝම හෘදයන්" යුගලක් සහ "සංස්ථානික" හෘදයක් පවතියි. සෑම ජලක්ලෝමික හෘදයකම කර්ණිකා යුගලක් හා කෝෂිකාවක් වේ. මෙමගින් රුධිරය ජලක්ලෝම වෙත පොම්ප කරයි. සංස්ථානික හෘදය මගින් දේහයට පොම්ප කිරීම සිදුකරයි.[133][134]
අමතර පින්තූර
-
මානව හෘදයේ පූර්ව පෙනුම
-
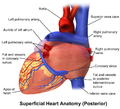
මානව හෘදයේ අපර පෙනුම
-
හෘදයේ ව්යූහ විද්යාත්මක නිදර්ශකයක්
-
සංසරණ පද්ධතිය හා හෘදය දැක්වෙන් සිතුවමක්
සටහන්
- ^ හෘදයේ සිට ශරීරය දෙසට
- ^ ඔක්සිජනීහෘත රුධිරය හෘදයේ සිට පෙනහැලි වෙතට පරිවහනය කරන ධමනි
- ^ හෘදය වෙත රුධිරය සැපයීම
- ^ සිරුරේ සිට හෘදය දෙසට
- ^ පෙනහැලිවල සිට හෘදය දෙසට ඔක්සිජනීකෘත රුධිරය ගෙනයන ශිරා
- ^ හෘත් පේශියෙන් රුධිරය බැසයාමට හේතුවන ශිරා
- ^ පේශි මගින් කපාට විවෘත විවෘත වීමට හේතු නොවන බව සලකන්න. කර්ණිකා සහ කෝෂිකා අතර රුධිරයේ ඇතිවන පීඩන අන්තරය මගින් මෙය සිදුවේ.
මූලාශ්ර
This article incorporates text from the CC-BY book: OpenStax College, Anatomy & Physiology. OpenStax CNX. 30 jul 2014..
- ^ ටේබර්, ක්ලැරන්ස් විල්බර්; වෙනස්, ඩොනල්ඩ් (2009). ටේබර්'ස් සයික්ලොපීඩික් මෙඩිකල් ඩික්ෂනරි. F a Davis Co. pp. 1018–23. ISBN 0-8036-1559-0.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංකය: 157.
- ^ a b c කීත් එල්. මුවර්; ආතර් එෆ්. ඩැලී; ඈන් එම්. ආර්. ඒගර්. "1". ක්ලීනිකලි ඔරියන්ටඩ් ඇනටමි. වොල්ටර්ස් ක්ලූවෙල් හෙල්ත්/ලිපින්කෝට් විලියම්ස් ඇන්ඩ් විල්කින්ස්. pp. 127–73. ISBN 978-1-60547-652-0.
- ^ සිසී ස්ටාර්; ක්රිස්ටීන් එවර්ස්; ලිසා ස්ටාර් (2 ජනවාරි 2009). බයොලොජි: ටුඩේ ඇන්ඩ් ටුමොරෝ විත් ෆිසියොලොජි. සෙන්ගේජ් ලර්නිං. p. 422. ISBN 978-0-495-56157-6. සම්ප්රවේශය 7 ජූනි 2012.
- ^ a b රීඩ්, සී. රෝබක්; බ්රේනර්ඩ්, ලී වෙරී; ලී,, රොඩ්නි; ඇතුළුව, කැප්ලන්හි කාර්ය මණ්ඩලය, (2008). CSET : ගුරුවරුන් සඳහා කැලිෆෝනියා විෂය විභාග (3වන ed.). නිව් යෝක්, NY: කැප්ලන් ප්රකා. p. 154. ISBN 978-1-4195-5281-6.
{{cite book}}: CS1 maint: extra punctuation (link) CS1 maint: multiple names: authors list (link) - ^ ග්රේ'ස් ඇනටමි 2008, පිටු අංකය: 960.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw ax ay az ba bb bc bd be bf bg bh bi bj bk bl bm bn bo bp bq br bs බෙට්ස්, ජේ. ගොර්ඩ්න් (2013). ඇනටමි ඇන්ඩ් ෆිසියොලොජි. pp. 787–846. ISBN 1-938168-13-5. සම්ප්රවේශය 11 අගෝස්තු 2014.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංක: 101, 157.
- ^ ගයිටව් සහ හෝල් 2011, පිටු අංක: 105–07.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංක: 1039–41.
- ^ a b c "කාඩියෝවැස්ක්යුලර් ඩිෂීසස් (CVDs) ෆැක්ට් ෂීට් N°317 මාර්තු 2013". WHO. ලෝක සෞඛ්ය සංවිධානය. සම්ප්රවේශය 20 සැප්තැම්බර් 2014.
- ^ a b c ලොන්ගෝ, ඩෑන්; ෆෝෂි, ඇන්තනි; කැස්පර්, ඩෙනිස්; හෝසර්, ස්ටීවන්; ජේම්සන්, ජේ.; ලොස්කාල්සෝ, ජෝසෆ් (අගෝස්තු 11, 2011). හැරිසන්'ස් ප්රින්සිපල්ස් ඔෆ් ඉන්ටර්නල් මෙඩිසින් (18 ed.). මැක්ග්රොව්-හිල් ප්රොෆෙෂනල්. p. 1811. ISBN 978-0-07-174889-6.
- ^ ග්රැහැම්, අයි.; ඒටර්, ඩී.; බෝර්ච්-ජොන්සන්, කේ.; බොයිසන්, ජී.; බරල්, ජී.; කිෆ්කෝවා, ආර්.; ඩැලෝංගෙවිල්, ජේ.; ඩි බේකර්, ජී.; ඊබ්රාහිම්, එස්.; ග්ජෙල්ස්වික්, බී.; හර්මාන්-ලින්ගන්, සී.; හෝයිස්, ඒ.; හම්ෆ්රීස්, එස්.; නැප්ටන්, එම්.; පර්ක්, ජේ.; ප්රයෝරි, එස්. ජී.; ප්යොරලා, කේ.; රයිනර්, ඉසෙඩ්.; රයිලෝප්, එල්.; සැන්ස්-මෙනන්ඩෙස්, එස්.; ෂොල්ට් ඔප් රයිමර්, ඩබ්.; වයිස්බර්ග්, පී.; වුඩ්, ඩී.; යාර්නෙල්, ජේ.; සමොරානෝ, ජේ. එල්.; වොල්මා, ඊ.; ෆිට්ස්ජෙරල්ඩ්, ටී.; කූනි, එම්. ටී.; ඩියුඩිනා, ඒ.; හෘත්වේදය පිළිබඳ යුරෝපීය සංගමය (ESC) අනුගමනය කළ යුතු නීති පිළිබඳකමිටුව, (CPG) (ඔක්තෝබර් 2007). "European guidelines on cardiovascular disease prevention in clinical practice: executive summary: Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (Constituted by representatives of nine societies and by invited experts)". European Heart Journal. 28 (19): 2375–414. doi:10.1093/eurheartj/ehm316. PMID 17726041.
- ^ "Gray's Anatomy of the Human Body – 6. Surface Markings of the Thorax". Bartleby.com. සම්ප්රවේශය 2010-10-18.
- ^ ඩොර්ලන්ඩ්'ස් (2012). Dorland's Illustrated Medical Dictionary (32වන ed.). එල්සිවියර්. p. 1461. ISBN 978-1-4160-6257-8.
- ^ බියැන්කෝ, කාල්. "How Your Heart Works". HowStuffWorks. සම්ප්රවේශය 14 අගෝස්තු 2016.
- ^ a b Gray's Anatomy 2008, පිටු අංක: 960–62.
- ^ Gray's Anatomy 2008, පිටු අංක: 964–67.
- ^ Gray's Anatomy 2008, පිටු අංකය: 960.
- ^ පොකොක්, ගිලියන් (2006). Human Physiology. ඔක්ස්ෆර්ඩ් විශ්වවිද්යාලීය මුද්රණාලය. p. 264. ISBN 978-0-19-856878-0.
- ^ a b c Gray's Anatomy 2008, පිටු අංක: 966–67.
- ^ Gray's Anatomy 2008, පිටු අංකය: 970.
- ^ මිනසෝටා විශ්වවිද්යාලය. "Papillary Muscles". Atlas of Human Cardiac Anatomy. සම්ප්රවේශය 7 මාර්තු 2016.
- ^ "pectinate muscle". The Free Dictionary. සම්ප්රවේශය 2016-07-31.
- ^ Gray's Anatomy 2008, පිටු අංකය: 959.
- ^ Davidson's 2010, පිටු අංකය: 525.
- ^ Gray's Anatomy 2008, පිටු අංකය: 981.
- ^ a b Gray's Anatomy 2008, පිටු අංකය: 982.
- ^ ඩේවිඩ්සන්ගේ 2010, පිටු අංකය: 526.
- ^ [[#CITEREFGray's Anatomy2008|Gray's Anatomy 2008]], පිටු අංකය: 945.
- ^ "Main Frame Heart Development". Meddean.luc.edu. සම්ප්රවේශය 2010-10-17.
- ^ ඩුබෝස්, ටී. ජේ.; කුන්යස්, ජේ. ඒ.; ජොන්සන්, එල්. (1990). "Embryonic Heart Rate and Age". J Diagn Med Sonography. 6 (3): 151–57. doi:10.1177/875647939000600306.
- ^ ඩුබෝස්, ටී. ජේ. (1996) Fetal Sonography, පිටු. 263–74; ෆිලඩෙල්ෆියා: ඩබ්. බී. සෝන්ඩර්ස් ISBN 0-7216-5432-0
- ^ ටෙරී ජේ. ඩුබෝස්; Sex, Heart Rate and Age
- ^ a b c ගයිටන් සහ හෝල් 2011, පිටු අංක: 105–07.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංක: 110–13.
- ^ පොකොක්, ගිලියන් (2006). Human Physiology (තෙවන ed.). ඔක්ස්ෆර්ඩ් විශ්වවිද්යාලීය මුද්රණාලය. p. 266. ISBN 978-0-19-856878-0.
- ^ ඇන්ට්ස්, මැතියාස් (1998). "Electrical Conduction Between the Right Atrium and the Left Atrium via the Musculature of the Coronary Sinus". Circulation. 98 (17): 1790–1795. doi:10.1161/01.CIR.98.17.1790. PMID 9788835.
{{cite journal}}: Invalid|display-authors=ඇතුළු පිරිස(help) - ^ ඩි පොන්ටි (2002). "Electroanatomic Analysis of Sinus Impulse Propagation in Normal Human Atria". Journal of Cardiovascular Electrophysiology. 13 (1): 1–10. doi:10.1046/j.1540-8167.2002.00001.x. PMID 11843475.
{{cite journal}}: Invalid|display-authors=ඇතුළු පිරිස(help); Unknown parameter|first=ignored (help) - ^ "Definition of SA node". MedicineNet.com. 27 අප්රේල් 2011. සම්ප්රවේශය 7 ජූනි 2012.
- ^ "Purkinje Fibers". About.com. 9 අප්රේල් 2012. සම්ප්රවේශය 7 ජූනි 2012.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංක: 115–20.
- ^ ඩේවිස්, ජේ. පී.; ටිකුනෝවා, එස්. බී. (2008). "Ca2+ exchange with troponin C and cardiac muscle dynamics". Cardiovascular Research. 77 (4): 619–26. doi:10.1093/cvr/cvm098. PMID 18079104.
- ^ "Resting pulse rate reference data for children, adolescents and adults, United States 1999–2008" (PDF). සම්ප්රවේශය 30 දෙසැම්බර් 2015.
- ^ හෝල්, ආතර් සී ගයිටන්, ජෝන් ඊ. (2005). Textbook of medical physiology (11වන ed.). ෆිලඩෙල්ෆියා: ඩබ්. බී. සෝන්ඩර්ස්. pp. 116–22. ISBN 978-0-7216-0240-0.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ ගයිටන් සහ හෝල් 2011, පිටු අංකය: 208.
- ^ ගයිටන් සහ හෝල් 2011, පිටු අංකය: 212.
- ^ a b ටැලී, නිකොලස් ජේ.; ඕ'කොනර්, සයිමන්. Clinical Examination. චර්චිල් ලිවිංස්ටන්. pp. 76–82. ISBN 978-0-7295-4198-5.
- ^ ඩොර්ලන්ඩ්'ස් (2012). Dorland's Illustrated Medical Dictionary (32වන ed.). එල්සිවියර් සෝන්ඩර්ස්. p. 1189. ISBN 978-1-4160-6257-8.
- ^ නිව්බර්ගර්, ජේන් (2006). Nadas' Pediatric Cardiology 2වන සංස්කරණය. ෆිලඩෙල්ෆියා: එල්සිවියර්. p. 358. ISBN 978-1-4160-2390-6.
- ^ කැන්ටරිනි එල්, ලොපැල්කෝ ජී (ඔක්තෝබර් 2014). "Autoimmunity and autoinflammation as the yin and yang of idiopathic recurrent acute pericarditis". Autoimmun Rev. 14 (2): 90–97. doi:10.1016/j.autrev.2014.10.005. PMID 25308531.
{{cite journal}}: Invalid|display-authors=ඇතුළු පිරිස(help) - ^ a b c "Cardiovascular diseases (CVDs)". ලෝක සෞඛ්ය සංවිධානය (බ්රිතාන්ය ඉංග්රීසි බසින්). සම්ප්රවේශය 2016-03-09.
- ^ "Your Heart Failure Healthcare Team". www.heart.org. සම්ප්රවේශය 2016-03-09.
- ^ a b c "Different heart diseases". World Heart Federation. සම්ප්රවේශය 2016-03-09.
- ^ හැරිසන්'ස් 2011, පිටු අංකය: 1501.
- ^ Davidson’s 2010, පිටු අංකය: 554.
- ^ Davidson’s 2010, පිටු අංකය: 544.
- ^ Davidson’s 2010, පිටු අංක: 543–45.
- ^ Davidson’s 2010, පිටු අංක: 556–59.
- ^ a b Davidson’s 2010, පිටු අංක: 556–59.
- ^ Davidson’s 2010, පිටු අංක: 556–559.
- ^ Davidson’s 2010, පිටු අංක: 624–25.
- ^ Davidson’s 2010, පිටු අංක: 612–13.
- ^ a b c Davidson’s 2010, පිටු අංක: 560–70.
- ^ Davidson’s 2010, පිටු අංකය: 542.
- ^ Davidson’s 2010, පිටු අංක: 638–639.
- ^ "Patent Foramen Ovale (PFO)". www.heart.org. සම්ප්රවේශය 2016-03-09.
- ^ a b Davidson’s 2010, පිටු අංක: 628–30.
- ^ a b හැරිසන්'ස් 2011, පිටු අංකය: 1458–65. උපුටාදැක්වීම් දෝෂය: Invalid
<ref>tag; name "FOOTNOTEහැරිසන්'ස්20111458–65" defined multiple times with different content - ^ Davidson’s 2010, පිටු අංක: 527–34.
- ^ බ්රිටන්, සංස්කාරකවරු නිකි ආර්. කොලිජ්, බ්රයන් ආර්. වෝකර්, ස්ටුවර්ට් එච්. රැල්ස්ටන් ; සිතුවම් නිර්මාණය රොබට් විසිනි (2010). Davidson's principles and practice of medicine (21වන ed.). එඩින්බර්ග්: චර්චිල් ලිවිංස්ටන්/එල්සිවියර්. pp. 522–36. ISBN 978-0-7020-3084-0.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ a b c d Davidson's 2010, පිටු අංක: 522–36.
- ^ උපුටාදැක්වීම් දෝෂය: අනීතික
<ref>ටැගය;OH2010නමැති ආශ්රේයන් සඳහා කිසිදු පෙළක් සපයා නොතිබුණි - ^ කවන්, ඩේවිඩ්; යැං, එරික්. "Acute Coronary Syndrome Workup". Medscape. සම්ප්රවේශය 14 අගෝස්තු 2016.
- ^ Davidson's 2010, පිටු අංක: 531.
- ^ Harrison's 2011, පිටු අංකය: 1534.
- ^ a b c d e f Davidson's 2010, පිටු අංක: 521–640.
- ^ a b c d Davidson's 2010, පිටු අංක: 528–30.
- ^ විලියම් එෆ්. ආම්ස්ට්රෝං; තෝමස් රයන්; හාවී ෆේගන්බෝම් (2010). Feigenbaum's Echocardiography. ලිපින්කොට් විලියම්ස් ඇන්ඩ් විල්කින්ස්. ISBN 978-0-7817-9557-9.
- ^ ගියෝර්ගයේඩ්, එම්. (22 ජූනි 2004). "Digoxin in the Management of Cardiovascular Disorders". Circulation. 109 (24): 2959–64. doi:10.1161/01.CIR.0000132482.95686.87.
- ^ a b c Davidson's 2010, පිටු අංක: 585–88, 614–23.
- ^ a b c "Anatomy of the Heart". සිඩ්නි විශ්වවිද්යාලයේ මාර්ගස්ථ කෞතුකාගාරය. සම්ප්රවේශය 2 අගෝස්තු 2016.
- ^ a b c d මෙලෙටිස්, ජෝන්; කොන්ස්ටන්ටොපෝලොස්, කොස්ටස් (2010). "The Beliefs, Myths, and Reality Surrounding the Word Hema (Blood) from Homer to the Present". Anemia. 2010: 1–6. doi:10.1155/2010/857657.
- ^ කැට්ස්, ඒ. එම්. (1 මැයි 2008). "The "Modern" View of Heart Failure: How Did We Get Here?". Circulation: Heart Failure. 1 (1): 63–71. doi:10.1161/CIRCHEARTFAILURE.108.772756.
- ^ a b c d e f එයර්ඩ්, එබ්. සී. (ජූලි 2011). "Discovery of the cardiovascular system: from Galen to William Harvey". Journal of Thrombosis and Haemostasis. 9: 118–29. doi:10.1111/j.1538-7836.2011.04312.x.
- ^ මිකෙලාකිස්, ඊ. ඩී. (19 ජූනි 2014). "Pulmonary Arterial Hypertension: Yesterday, Today, Tomorrow". Circulation Research. 115 (1): 109–114. doi:10.1161/CIRCRESAHA.115.301132.
- ^ වෙස්ට්, ජෝන් (2008). "Ibn al-Nafis, the pulmonary circulation, and the Islamic Golden Age". Journal of Applied Physiology. 105 (6): 1877–80. doi:10.1152/japplphysiol.91171.2008. PMC 2612469. PMID 18845773. 2014-09-06 දින මුල් පිටපත වෙතින් සංරක්ෂණය කරන ලදී. සම්ප්රවේශය 28 මැයි 2014.
{{cite journal}}: Invalid|ref=harv(help); More than one of|archivedate=and|archive-date=specified (help); More than one of|archiveurl=and|archive-url=specified (help) - ^ බොන්ඩ්ක් පර්සන්, ඒ.; පර්සන්, පී. බී. (2014). "Form and function in the vascular system". Acta Physiologica. 211 (3): 468–70. doi:10.1111/apha.12309.
- ^ a b වෙස්ට්, ජේ. බී. (30 මැයි 2014). "Galen and the beginnings of Western physiology". AJP: Lung Cellular and Molecular Physiology. 307 (2): L121–L128. doi:10.1152/ajplung.00123.2014. 2017-06-21 දින මුල් පිටපත වෙතින් සංරක්ෂණය කරන ලදී. සම්ප්රවේශය 2017-01-28.
{{cite journal}}: More than one of|accessdate=and|access-date=specified (help); More than one of|archivedate=and|archive-date=specified (help); More than one of|archiveurl=and|archive-url=specified (help) - ^ AIRD, W. C. (2011). "Discovery of the cardiovascular system: from Galen to William Harvey". Journal of Thrombosis and Haemostasis. 9: 118–29. doi:10.1111/j.1538-7836.2011.04312.x.
- ^ සිල්වර්මන්, එම්. ඊ. (13 ජූනි 2006). "Why Does the Heart Beat?: The Discovery of the Electrical System of the Heart". Circulation. 113 (23): 2775–81. doi:10.1161/CIRCULATIONAHA.106.616771. PMID 16769927.
- ^ කූලි, ඩෙන්ටන් ඒ. (2011). "Recollections of the Early Years of Heart Transplantation and the Total Artificial Heart". Artificial Organs. 35 (4): 353–57. doi:10.1111/j.1525-1594.2011.01235.x. PMID 21501184.
- ^ මිනියාටි, ඩග්ලස් එන්.; රොබින්ස්, රොබට් සී. (2002). "Heart transplantation: a thirty-year perspective: A Thirty-Year Perspective". Annual Review of Medicine. 53 (1): 189–205. doi:10.1146/annurev.med.53.082901.104050.
- ^ න්යුබුවර්, ස්ටෙෆාන් (15 මාර්තු 2007). "The Failing Heart – An Engine Out of Fuel". New England Journal of Medicine. 356 (11): 1140–51. doi:10.1056/NEJMra063052. PMID 17360992.
- ^ a b c "Heart". The Watkins Dictionary of Symbols. ISBN 978-1-78028-357-9.
- ^ රොස්නර්, ෆ්රෙඩ් (1995). Medicine in the Bible and the Talmud : selections from classical Jewish sources (Augm. ed.). හොබොකොන්, නිව් ජර්සි: KTAV Pub. House. pp. 87–96. ISBN 978-0-88125-506-5.
- ^ බ්රිටනිකා, ඉබ්; Slider, Ab, Egyptian heart and soul conception. මෙම වදන වැලිස් බජ් විසින් අබ් ලෙස ද පරිවර්තනය කොට තිබේ.
- ^ ඇලන්, ජේම්ස් පී. (2014). Middle Egyptian : an introduction to the language and culture of hieroglyphs (3වන සංස්කරණය. ed.). pp. 453, 465. ISBN 978-1-1076-6328-2.
- ^ ටේලර්, ජෝන් එච්. (2001). Death and the afterlife in ancient Egypt. චිකාගෝ: චිකාගෝ විශ්වවිද්යාලීය මුද්රණාලය. pp. 35–38. ISBN 978-0-2267-9164-7.
- ^ ෂිගුයි, ක්වියු; මැටොස්, ගිල්බර්ට් එල්. (2000). Chinese writing = Wenzi-xue-gaiyao. බර්ක්ලේ: Society for the Study of Early China [u.a.] p. 176. ISBN 1-55729-071-7.
- ^ MDBG මාර්ගස්ථ ශබ්දකෝෂය. "心". http://www.mdbg.net/chindict/chindict.php?page=worddict&wdrst=0&wdqb=%E5%BF%83, තුළින්; සම්ප්රවේෂණය 7 පෙබරවාරි 2016.
- ^ රොජර්ස්, බොබ් ෆ්ලෝස්, මයිකල් ජොන්සන් සහ ටිමොති (2007). Statements of fact in traditional Chinese medicine (3වන ed.). බෝල්ඩර්, කොලො.: බ්ලූ පොපි මුද්රණාලය. p. 47. ISBN 978-0-936185-52-1.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ යේ, නයිජල් වයිස්මන්, ෆෙං (1998). A practical dictionary of Chinese medicine (1වන ed.). බෲක්ලයින්, මැස.: පැරඩයිම් ප්රකාශන. p. 260. ISBN 978-0-912111-54-4.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ ස්වෙන් සෙල්මර් (2004), "The Heart in the Ŗg veda", in පියට්රි බැල්සරෝවික්ස්; මැරෙක් මෙජර්, Essays in Indian Philosophy, Religion and Literature, දිල්ලි: මෝතිලාල් බනාර්සිදාස් ප්රකාශන, pp. 71–83, , https://books.google.com/books?id=b2qPLswTCSIC&pg=PA71
- ^ ලැන්මන්, චාල්ස් රොක්වෙල් (1996). A Sanskrit reader : text and vocabulary and notes (නැවත මුද්රණය ed.). දිල්ලි: මෝතිලාල් බනාර්සිදාස්. p. 287. ISBN 978-81-208-1363-2.
- ^ ඇරිස්ටෝටල්. සත්ත්වයින්ගේ කොටස් මත. p. ග්රන්ථය 3, පරි. 4. 2016-08-14 දින මුල් පිටපත වෙතින් සංරක්ෂණය කරන ලදී. සම්ප්රවේශය 2017-01-28 (De partibus animalium)
{{cite book}}: Unknown parameter|nopp=ignored (help)CS1 maint: postscript (link) - ^ ගැලන්, De usu partium corporis humani ("මිනිස් සිරුරේ කොටස්වල භාවිතය"), ග්රන්ථය 6.
- ^ ඇපන් සෑන්ඩ්ස්ට්රොම්, Corn is Our Life, 1991, පිටු. 239–40
- ^ "Sacred Heart of Jesus". Nelson's Dictionary of Christianity: The Authoritative Resource on the Christian World. තෝමස් නෙල්සන් සංස්. 2001. ISBN 978-1-4185-3981-8.
{{cite book}}:|first1=missing|last1=(help) - ^ මරේ, ටොම් ඩෙවොන්ෂයර් ජෝන්ස්; ලින්ඩා මරේ; පීටර් (2013). "Heart". The Oxford dictionary of christian art and architecture (දෙවන ed.). කෝර්බි: ඔක්ස්ෆර්ඩ් විශ්වවිද්යාලීය මුද්රණාලය. ISBN 978-0-19-968027-6.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ Indonesia Magazine, 25 (1994), පි. 67
- ^ සාමියා ඇබ්ඩෙනර්, "Firakh mahshiya wi mihammara" වට්ටෝරුව 117, Egyptian Cooking: And Other Middle Eastern Recipes, කයිරෝවේ ඇමරිකානු විශ්වවිද්යාලීය මුද්රණාලය, 2010.
- ^ ඩයනා කෙනඩි, My Mexico: A Culinary Odyssey with Recipes, ටෙක්සාස් විශ්වවිද්යාලීය මුද්රණාලය, යාවත්කාලීන සංස්කරණය, 2013, ISBN 0-292-74840-X, පි. 100
- ^ ඇලා සචරොව්, Classic Russian Cuisine: A Magnificent Selection of More Than 400 Traditional Recipes, 1993, ISBN 1-55970-174-9, පිටුව නොදනී
- ^ කැල්වින් ඩබ්. ෂ්වේබ්, Unmentionable Cuisine, වර්ජිනියා විශ්වවිද්යාලීය මුද්රණාලය, 1979 (යළි මුද්රණය), ISBN 0-8139-1162-1, පි. 96
- ^ අර්මා එස්. රොම්බවර්, මේරියන් රොම්බවර් බෙකර්, The Joy of Cooking, 1975, පි. 508
- ^ ජෝන් ටොරොඩ්, Beef: And Other Bovine Matters, ටෝන්ටන් මුද්රණාලය, 2009, ISBN 1-60085-126-6, පි. 230
- ^ ජෙනී මිල්සම්, The Connoisseur's Guide to Meat, 2009m ISBN 1-4027-7050-2, පි. 171
- ^ ඩොබ්සන්, ජෙෆ්රි පී. (අගෝස්තු 2003). "On Being the Right Size: Heart Design, Mitochondrial Efficiency and Lifespan Potential". Clinical and Experimental Pharmacology and Physiology. 30 (8): 590–97. doi:10.1046/j.1440-1681.2003.03876.x.
- ^ වේක්, සංස්. මාර්වලී එච්. (1992). Hyman's comparative vertebrate anatomy (3වන සංස්., කඩදාසිබැම්ම සහිත ed.). චිකාගෝ: චිකාගෝ විශ්වවිද්යාලීය මුද්රණාලය. pp. 448, 454. ISBN 9780226870137.
- ^ ෂට්ල්වර්ත්, සංස්කරණය ට්රෙවර් ජේ. (1988). Physiology of Elasmobranch Fishes. බර්ලින්, හයිඩ්ල්බර්ග්: ස්ප්රිංගර් බර්ලින් හයිඩ්ල්බර්ග්. p. 3. ISBN 9783642733369.
- ^ a b c d e f රෝමර්, ඇල්ෆ්රඩ් ෂර්වුඩ්; පාර්සන්ස්, තෝමස් එස්. (1977). The Vertebrate Body. ෆිලඩෙල්ෆියා, PA: හෝල්ට්-සෝන්ඩර්ස් ඉන්ටර්නැෂනල්. pp. 437–42. ISBN 0-03-910284-X.
- ^ ඔස්බොර්න්, ජූනි (1998). The Ruby-Throated Hummingbird. ටෙක්සාස් විශ්වවිද්යාලීය මුද්රණාලය. p. 14. ISBN 0-292-76047-7.
- ^ a b ග්රීම්, කර්ට් ඒ.; ලේමන්ට්, ලේ ඒ.; ට්රැන්ක්විලි, විලියම් ජේ.; ග්රීනි, ස්යීවන් ඒ.; රොබට්සන්, ශීලා ඒ. (2015-03-16). Veterinary Anesthesia and Analgesia (ඉංග්රීසි බසින්). ජෝන් විලී සහ පුත්රයෝ. p. 418. ISBN 9781118526200.
- ^ කොල්විල්, තෝමස් පී.; බැසර්ට්, ජොඇනා එම්. (2015-03-10). Clinical Anatomy and Physiology for Veterinary Technicians (ඉංග්රීසි බසින්). Elsevier Health Sciences. p. 547. ISBN 9780323356206.
- ^ ක්රිග්, ගෝර්ඩ්න්; ජොහැන්සන්, ක්ජෙල් (1987). "Cardiovascular Dynamics In Crocodylus Porosus Breathing Air And During Voluntary Aerobic Dives". Journal of Comparative Physiology B. 157 (3). ස්ප්රිංගර්-වර්ලැග්: 381–92. doi:10.1007/BF00693365. Archived from the original on 2017-09-10. සම්ප්රවේශය 3 ජූලි 2012.
{{cite journal}}: CS1 maint: bot: original URL status unknown (link) - ^ ඇක්සල්සන්, මයිකල්; ක්රේග්, ෆ්රැන්ක්ලින්; ලෝෆ්මන්, කාල්; නිල්සන්, ස්ටෙෆාන්; ක්රීග්, ගෝර්ඩ්න් (1996). "Dynamic Anatomical Study Of Cardiac Shunting In Crocodiles Using High-Resolution Angioscopy" (PDF). The Journal of Experimental Biology. 199 (2). The Company of Biologists Limited: 359–65. PMID 9317958. 2015-03-03 දින මුල් පිටපත (PDF) වෙතින් සංරක්ෂණය කරන ලදී. සම්ප්රවේශය 3 ජූලි 2012.
- ^ ජර්ඩ්, රිචඩ් ඩේවිඩ් (ජනවාරි 2004). Instant Notes Animal Biology. ගාර්ලන්ඩ් සයන්ස්. p. 134. ISBN 978-1-85996-325-8.
- ^ a b ඔස්ට්රැන්ඩර්, ගැරී කෙන්ට් (2000). The Laboratory Fish. එල්සිවියර්. pp. 154–55. ISBN 978-0-12-529650-2.
- ^ ෆැරෙල්, ඇන්තනි පී., ed. (1 ජූනි 2011). Encyclopedia of Fish Physiology: From Genome to Environment. ස්ටීවන්ස්, ඊ. ඩොන්; සෙච්, කනිෂ්ඨ., ජෝසෆ් ජේ.; රිචඩ්ස්, ජෙෆ්රි ජී. ඇකඩමික් ප්රෙස්. p. 2315. ISBN 978-0-08-092323-9.
- ^ ශුක්ලා, ජේ. පී. Fish & Fisheries. රස්තෝගි ප්රකාශන. pp. 154–55. ISBN 978-81-7133-800-9.
- ^ a b සොලමන්, එල්ඩ්රා; බර්ග්, ලින්ඩා; මාර්ටින්, ඩයනා ඩබ්. (2010-09-15). Biology (ඉංග්රීසි බසින්). සෙන්ගේජ් ලර්නිං. p. 939. ISBN 1133170323.
- ^ "Meet our animals". Smithsonian National Zoological Park. සම්ප්රවේශය 14 අගෝස්තු 2016.
- ^ ප්රොසර්, සංස්කරණය සී. ලෑඩ් (1991). Environmental and metabolic animal physiology (4වන සංස්. ed.). නිව් යෝක්: විලී-ලිස්. p. 537. ISBN 9780471857679.
ග්රන්ථාවලිය
- හෝල්, ජෝන් (2011). Guyton and Hall textbook of medical physiology (12වන ed.). ෆිලඩෙල්ෆියා, Pa.: සෝන්ඩර්ස්/එල්සිවියර්. ISBN 978-1-4160-4574-8.
- ලොංගෝ, ඩෑන්; ෆෝසි, ඇන්තනි; කැස්පර්, ඩෙනිස්; හවුසර්, ස්ටීවන්; ජේම්සන්, ජේ.; ලොස්කැල්සෝ, ජෝසෆ් (අගෝස්තු 11, 2011). Harrison's Principles of Internal Medicine (18 ed.). මැක්ග්රෝව්-හිල් ප්රොෆෙෂනල්. ISBN 978-0-07-174889-6.
- සුසෑන් ස්ටැන්ඩ්රිං; නීල් ආර්. බෝර්ලි, eds. (2008). Gray's anatomy : the anatomical basis of clinical practice (40වන ed.). ලන්ඩන්: චර්චිල් ලිවිංස්ටන්. ISBN 978-0-8089-2371-8.
{{cite book}}: Invalid|display-editors=ඇතුළු පිරිස(help) - නිකී ආර්. කොලෙඩ්ජ්; බ්රයන් ආර්. වෝකර්; ස්ටුවර්ට් එච්. රැල්ස්ටන්, eds. (2010). Davidson's principles and practice of medicine (21වන ed.). එඩින්බර්ග්: චර්චිල් ලිවිංස්ටන්/එල්සිවියර්. ISBN 978-0-7020-3085-7.
බාහිර සබැඳි
හෘදය ගැන තවත් දේ විකිපිඩියා සහෝදර ව්යාපෘති හරහා සොයාගන්න
| |
| වික්ෂනරිය වෙතින් අර්ථ දැක්වීම් | |
| කොමන්ස් වෙතින් ඡායාරූප හා මාධ්ය | |
| විකිසරසවිය වෙතින් ඉගෙනුම් මූලාශ්ර | |
| විකිකියමන් වෙතින් උපුටා දැක්වීම් | |
| විකිප්රභව වෙතින් ප්රභව පෙළ | |
| විකිපොත් වෙතින් පෙළපොත් | |