මානව ප්රතිශක්ති ඌණතා වෛරසය
| මානව ප්රතිශක්තිඌනකාරක වෛරසය | |
|---|---|
| |
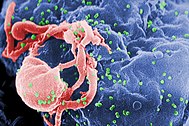
| රෝපිත වසා සෛලය ක් වෙතින් නිමැවෙන HIV-1 (කොළ පැහැයෙන්) හි පරිලෝකන ඉලෙක්ට්රෝන මයික්රොග්රාෆ් (සූක්ෂ්ම රේඛනය) දසුනකි. සෛල පෘෂ්ඨයෙහි බහුවිධ ගෝලාකාර නෙරා ආ කොටස් නිරූපණය කරන්නේ වෛරස ගොනුවන හා වැඩීම ඇරඹෙන ස්ථානයන්ය. | |
| වෛරස වර්ගීකරණය | |
| Group: | කාණ්ඩය VI (ssRNA-RT) |
| කුලය: | රෙට්රොවිරිඩේ |
| ගණය: | 'ලෙන්ටිවෛරස්' |
| ජාතීන් | |
| |
මානව ප්රතිශක්ති ඌණතා වෛරසය හෙවත් HIV යනු රෙට්රො වෛරසයක් වන අතර එමගින් නතු කරගත් ප්රතිශක්ති ඌණතා සින්ඩ්රෝමය හෙවත් AIDS රෝගය ඇතිවේ. මෙහිදී මිනිසුන් තුළ ප්රතිශක්තිකරණ පද්ධතිය අක්රීය වීම ආරම්භවන අතර එමගින් මාරාන්තික අවස්ථාවාදී ආසාදන ඇතිවේ. මින් පෙර මෙම වෛරසය සදහා මානව - T - වසා ෛසල වෛරස -III (HTLV – III) , වසා ගැටිති විශාල වීම හා සම්බන්ධ වෛරසය (LAV) සහ AIDS - සම්බන්ධ රෙට්රො වෛරසය (ARV) නමින් හැදින්වුණි.
HIV ආසාදන බෝවීමක් සිදුවනු ලබන්නේ රුධිරය, ශුක්ර තරල, යෝනි මාර්ගයේ ස්රාවයන්, ශුක්ර මෝචනය හෝ මව් කිරි මගිනි. මෙම දේහ තරල තුළ HIV නිදහස් වෛරස අංශු ලෙස සහ ආසාදිත ප්රතිශක්තිකරණ සෛල තුළ අන්තර්ගතව ඇත. AIDS රෝගය ව්යාප්ත වීම සිදුවනු ලබන ප්රධාන මාර්ග හතර වනුයේ අනාරක්ෂිත ලිංගික සංසර්ගයක් මගින්, අපවිත්ර වූ එන්නත් කටු මගින් මව් කිරි මගින් හා දරු ප්රසූතියේ දී ආසාදිත මවගෙන් දරුවාට ගමන් කිරීම යන ක්රම වලිනි. HIV සදහා රුධිරය හා එහි නිෂ්පාදනයන් පරීක්ෂණයට ලක් කිරීම මගින් HIV ආසාදනය සංවර්ධිත රටවල බොහෝ දුරට අවම වී ඇත.
මිනිසුන් තුළ HIV ආසාදන ඇතිවීම වසංගත රෝග තත්වයක් බවට පත්ව ඇත. 2006 ජනවාරි මාසයේදී HIV / AIDS (UNAIDS) හි ඒකාබද්ධ එක්සත් ජාතීන්ගේ වැඩසටහන මගින් සහ ලෝක සෞඛ්ය සංවිධානය මගින් තක්සේරු කර ඇති අන්දමට 1981 දෙසැම්බර් පළමු වෙනිදා ඒඩ්ස් රෝගය මුල්වරට හදුනාගත් දිනයේ සිට එමගින් පුද්ගලයින් මිලියන 25 කටත් අධික සංඛ්යාවක් මරණයට පත්වී ඇත. එමගින් එය ඉතිහාසය තුළ වඩාත් විනාශකාරී වසංගත තත්වය ලෙසට පත්ව ඇත. තක්සේරු කර ඇති අන්දමට ලෝක ජනගහනයෙන් 0.6% ක් HIV මගින් ආසාදනයට ලක්ව ඇත. වසර 2005 දී පමණක් AIDS මගින් ජීවිත මිලියන 2.4 – 3.3 අතර සංඛ්යාවක් පිළිගෙන ඇති අතර එයින් 570,000 කට අධික සංඛ්යාවක් කුඩා ළමුන් වේ. මෙමගින් වන මරණ සංඛ්යාවෙන් තුනෙන් එකක්ම අප්රිකානු රටවල සිදුවන අතර එමගින් ආර්ථික වර්ධනය අඩපණ කර දරිද්රතාවය ඉහළ නංවයි. නූතන තක්සේරු කිරීම්වලට අනුව HIV මගින් අප්රිකාවේ පුද්ගලයින් මිලියන 90 ක් ආසාදනයට ලක්ව ඇති අතර මිලියන 18 ක් පමණ අවම අනාථයින් සංඛ්යාවක් ඇති වී ඇති බවට ද ගණන් බලා ඇත. ප්රතිරෙට්රොවෛරස ප්රතිකාර ක්රම මගින් HIV ආසාදනවලින් සිදු කරන මරණ සංඛ්යාව අඩු වී ඇති නමුත් ඖෂධ ලබා ගැනීමේ හැකියාව නොමැත.
HIV මගින් මානව ප්රතිශක්තිකරණ පද්ධතීන් අත්යාවශ්ය සෛල ප්රාථමික වශයෙන් ආසාදනය කරනු ලැබේ. ඒවා නම් උපකාරක T සෛල , (විශේෂයෙන් CD4 + T සෛල) මහා භක්ෂාණු සෛල සහ ඩෙන්ඩ්රිටික් සෛලයි. HIV ආසාදන මගින් ප්රධාන ක්රියාවලි තුනක් ඔස්සේ සිරුර තුළ CD4 + T සෛල අවම වීමක් සිදුවේ. ඒවා නම් මූලිකවම ආසාදිත සෛල සෘජුවම වෛරස මගින් මරණයට පත්වීම , දෙවනුව ආසාදිත සෛල සීග්රයෙන් ස්වාභාවික සෛල මරණයට ලක්වීම හා අවසාන වශයෙන් ආසාදිත සෛල හදුනාගන්නා CD8 සෛල විෂ වසා සෛල මගින් ආසාදිත CD4 + T සෛල මරණයට පත්වීමයි. මෙලෙස CD4 + T සෛල යම් කිසි තීරණාත්මක මට්ටමකට වඩා අඩු මට්ටමකට පහත වැටුණු අවස්ථාවන්හිදී සෛල මගින් පාලනය වන ප්රතිශක්තිකරණය අහිමි වන අතර සිරුර අවස්ථාවාදී ආසාදනවලට ක්රම ක්රමයෙන් බලපෑමට ලක්වේ.
අවසානයේ දී HIV ආසාදිත බොහෝ පුද්ගලයින්හට AIDS වැළදේ. මොවුන් බොහෝ විට මරණයට ලක්වන්නේ ප්රතිශක්තිකරණ පද්ධතිය ක්රමයෙන් අක්රීය වීම නිසා හටගන්නා අවස්ථාවාදී ආසාදන හා පිළිකාවන් හේතුවෙනි. HIV ආසාදිත පුද්ගලයින් දහයකගෙන් නව දෙනෙක්ම වසර 10 – 15 අවසානයේ දී AIDS රෝගය ඇති කරගනී. ප්රතිරෙට්රො වෛරස ප්රතිකාර ඇති ප්රදේශවල AIDS රෝගීන්ගේ ජීවිත අපේක්ෂාව එමගින් ඉහළ නංවයි. AIDS රෝගය නිර්ණය කිරීමෙන් පසුව එම ඖෂධ මගින් ජීවත් වීමේ හැකියාව වසර 2005 දී පෙන්වා දී ඇති අන්දමට වසර 5ක වඩා ඉහළ වේ. එම ඖෂධ නොමැතිව වසරක් තුළ දී මරණය ළගාවේ. නූතන හා අනාගතයේ දී භාවිතා කිරීමට අපේක්ෂිත ප්රතිකාර ක්රම මගින් HIV ආසාදිත පුද්ගලයකුට සාමාන්ය පුද්ගලයකුගේ මෙන් ආයු කාලයක් භුක්ති විදිය හැකි බවට අපේක්ෂා කෙරේ.
රෝග ව්යාප්තිය
[සංස්කරණය]
- කොන්ඩමයක් භාවිතා නොකළේ යැයි අනුමාන කළ හොත්, වසංගත රෝග තත්වයක් ඇති වූ අවස්ථාවන්වලදී සිට HIV රෝගයෙහි ප්රධාන රෝග ව්යාප්තවීමේ මාර්ග තුනක් හදුනාගෙන ඇත.
- ලිංගික මාර්ගවලින් - බහුතරයක් HIV ආසාදන ඇති වනුයේ අනාරක්ෂිත ලිංගික සම්බන්ධතාවයන් මගිනි. ලිංගික ක්රමෝපායන් මගින් සිදුවන රෝග ව්යාප්තිය සිදුවනුයේ ආසාදිත ලිංගික ස්රාවයන් එක් සහකරුවකුගේ සිට වෙනත් අයෙකුගේ ලිංගික අවයව , මුඛය හෝ ගුද මාර්ගයේ ආස්තරන පටක වෙත ස්පර්ශවීමෙනි.සමලිංගික හා විෂම ලිංගික සංසර්ගය මගින් වෛරසය ව්යප්තවේ.විෂම ලිංගික චර්යා වන්ට චඩා සමලිංගික චර්යා මගින් HIV හා වෙනත් ලිංගික රෝග ව්යාප්තවීමේ අවදානම වැඩිවී ඇතිබව නවතම පරීක්ෂණ මගින් තහවුරුවී ඇත.
- රුධිර හෝ එහි නිෂ්පාදන මගින් - මෙම රෝග ව්යාප්තවීමේ මාර්ගය මගින් HIV ඇති වීමේ අවධානමක් ඇති වනුයේ ශිරාගත කර ගනු ලබන මත්ද්රව්ය භාවිතා කරන්නන් , හිමොෆීලියා රෝගීන් සහ රුධිර පාරවිලයනයට ලක්වන රෝගීන්ටයි. (සංවර්ධිත රටවල බොහෝ රුධිර පාරවිලයන HIV සදහා පරීක්ෂා කෙරුන ද එමගින් HIV වැළඳීමේ අවධානමක් පවතී. එන්නත් කටු වර්ග නැවත නැවත භාවිතා කිරීම සිදු කරනු ලබන තුන්වන ලෝකයේ රටවල් වැනි දුර්වල සෞඛ්ය තත්වයන් පවතින ප්රදේශවල ජනතාවට ඉහත කී අවධානම ඉහළ වේ. එන්නත් කටු හවුලේ පරිහරණය කිරීම මගින් ද HIV ව්යාප්ත වේ. හෙදියන් , විද්යාගාරවල සේවකයන් සහ වෛද්යවරු වැනි සෞඛ්ය වෘත්තිකයන් ද මෙලෙස ආසාදනයට ලක්විය හැකිය. පච්චා කෙටීම , සම සිදුරු කිරීම වැනි ක්රමෝපායන් සිදු කරන පුද්ගලයින්හට ද මෙම අවධානම ඇත.නිසි ලෙස ජීවාණුහරණය නොකරන ලද සම සිදුරු කරන ඕනෑම උපකරණයක් නැවත නැවත භාවිත කිරීම නිසා මෙම වෛරසය ශරීරගතවේ.
- මවගෙන් දරුවාට රෝග ව්යාප්ත වීම - මෙලෙස රෝග කාරක HIV වෛරස මවගෙන් දරුවාට ගමන් කිරීම කුස තුළ දී හෝ දරු ප්රසූතිය සිදුවන අවස්ථාවලදී සිදුවිය හැකිය. මෙලෙස රෝග ව්යාප්ත වීමේ හැකියාව 25% කි. ප්රති වෛරස ඖෂධ හෝ සිසේරියන් සැත්කමක් සිදු කිරීම මගින් මෙම අවධානම 1% දක්වා අඩු කළ හැකිය. මව් කිරි දීම මගින් ද රෝගය ඇතිවීමේ අවධානම වැඩිවේ.මව්කිරි තුල වෛරසය අඩංගුවේ.
HIV – 2 රෝගය HIV – 1 ට වඩා අඩු සීඝ්රතාවයකින් මවගෙන් - දරුවාට ද ලිංගික ක්රියාකාරකම් ව්යාප්තවේ.

HIV වෛරසය ආසාදිත පුද්ගලයන්ගේ ඛේටය, කදුළු හා මුත්රාවල අඩු සාන්ද්රනවලින් අන්තර්ගත වේ. නමුත් මෙම ස්රාවයන් මගින් රෝග ඇති වූ අවස්ථාවක් පිළිබදව වාර්තා වී නොමැත. තවද මේ මගින් රෝග ඇති වීමේ අවධානමද නොසලකා හැරිය හැකිය. ලේටෙක්ස් කොන්ඩම් වැනි භෞතික බාධකයන් යොදා ගැනීම ද HIV රෝගය වළක්වා ගැනීමට උපකාරී වේ. ශුක්රාණු විනාශයට පත් කිරීමට භාවිතා කරන රසායනික ද්රව්යයන් ස්ත්රීන්ගේ යෝනි මාර්ගයට ඇතුළත් කරනු ලබන බාධක උපත් පාලන ක්රම සමග හෝ නොමැතිව භාවිතා කිරීම මගින් යෝනි මාර්ගය ආසාදනයට ලක්වීම මගින් රෝග ආසාදන සීඝ්රතාව ඉහළ යයි.
අප්රිකානු රටවල 1999ට ප්රථම සිදු කරනු ලැබූ නිරීක්ෂණාත්මක අධ්යයනයන් විසි හතකට අනුව පුරුෂයින්ගේ චර්ම ඡේදනය මගින් HIV අසාදන අවධානම අවම වේ. කෙසේ නමුත් පසුව සිදු කරන ලද හෙලිදරව්වකින් පෙනී ගොස් ඇත්තේ මෙම අධ්යයනයන්වලදී චර්මඡේදනය හා HIV ආසාදන අතර සම්බන්ධයක් පෙන්නුම් කර ඇත්තේ කිසියම් අත්යන්ත සාධකයක් හේතුවෙනි. පසුව සිදු කරන ලද අධ්යයනවලදී චර්මඡේදනයට ලක් නොවූ පිරිමින් ජීවානුහරිත ක්රම යටතේ චර්මඡේදනයට ලක් කරන ලද අතර තවත් කොටසක් චර්ම ඡේදනයට ලක් නොකරන ලදී. මෙම අධ්යයනයන් දකුණු අප්රිකාව, කෙන්යාව සහ උගන්ඩාව යන රටවල සිදු කරන ලද අතර ඒවායෙහි විෂම ලිංගික ක්රියාකාරකම් නිසා HIV බෝවීම 60% , 5.3% සහ 51% ලෙස පිළිවෙලින් අඩු වීමක් පෙන්නුම් කරන ලදී. මෙහි ප්රතිඵලයක් ලෙසට WHO හා UNAIDS යන ආයතන මගින් විෂම ලිංගික ක්රියාකාරකම් නිසා HIV බෝවීම අඩු කිරීම පිණිස අමතර ක්රියාකාරකමක් ලෙසට පිරිමින්ගේ චර්මඡේදනය නිර්දේශ කරනු ඇත. පර්යේෂණ මගින් ඓතිහාසික සමාජීය හා සංස්කෘතික වටපිටාවන්වල පුරුෂ චර්මඡේදනය හා HIV ආසාදනය අතර සම්බන්ධතාවයක් ඇති දැයි සොයා බැලේ. ඇතැම් දකුණු අප්රිකානු වෛද්ය විශේෂඥයින් පවසන අන්දමට ජීවානුහරණය නොකරන ලද බ්ලේඩ් තල සාම්ප්රදායික වෛද්යමය නොවන චර්ම ඡේදනය කිරීම සඳහා වරින් වර භාවිතා කිරීමේදී HIV බෝවීමේ අවධානම ඉහළ ගොස් ඇත.
රෝග විනිශ්චය
[සංස්කරණය]බහුතරයක් HIV ආසාදිත පුද්ගලයින් තමාට එම වෛරස ආසාදනය ඇති බව නොදනිති. උදාහරණයක් ලෙස අප්රිකාවේ නාගරික ජනගහනයෙන් ලිංගික ක්රියාකාරකම්වල යෙදෙන පුද්ගලයින්ගෙන් සියයට එකකටත් වඩා අඩු ප්රමාණයක් මේ සදහා පරීක්ෂාවට ලක් කර ඇති අතර ගම්බද ප්රදේශවල මෙය එයටත් වඩා අවම වේ. තවද නාගරික සෞඛ්ය පහසුකම් සදහා පැමිණෙන ගැබිණි මවුවරුන්ගෙන් 0.5% ක් පමණක් පරික්ෂාවට ලක්කර ප්රතිඵල දැනුම් දී උපදෙස් ලබා දී ඇති මෙම සංඛ්යාව ගම්බද ප්රදේශවල තවදුරටත් අවම වේ. දායකයන් සාමාන්යයෙන් තම රෝග තත්වය පිළිබදව දැනුවත් නොවන අතර වෛද්ය පර්යේෂණවලදී හා ඖෂධ සෑදීමේ දී ඔවුන්ගේ රුධිරය යොදාගන්නා විටදී එවා HIV සදහා පරීක්ෂාවට ලක් කෙරේ.
HIV – 1 සදහා පරීක්ෂා කිරීමේ දී සිදු කරන මුල්ම පරීක්ෂණය HIV – 1 සදහා වූ ප්රතිදේහ හදුනාගැනීම සදහා සිදු කරන enzyme – linked immunosorbent assay හෙවත් ELISA පරීක්ෂණයයයි. මෙම ELISA පරීක්ෂණයට ප්රතිචාර නොදක්වන පුද්ගලයින් HIV – 1 ආසාදන රහිත පුද්ගලයින් ලෙසට හදුන්වනු ලබන අතර එසේ නම්කිරීම වලංගු වන්නේ HIV-1මගින් අසාදිත පුද්ගලයකුට නැවත වරක් නිරාවරණය නොවන තුරුය. ELISA පරීක්ෂණය සදහා ප්රතිචාර දක්වන රුධිර සාම්පල නැවතත් පරීක්ෂණවලට බදුන් කෙරේ. මෙලෙස යලිත් සිදු කරන පරීක්ෂණවලදී ධනාත්මක ප්රතිචාරයක් දක්වයි නම් ඒවා western bolt , immunofluorescence assay (IFA) යන වඩාත් විශේෂ වූ පරීක්ෂණවලට ලක් කෙරේ. ELISA පරීක්ෂණය මගින් කිහිපවරක්ම සහ western bolt හෝ IFA පරීක්ෂණ මගින් ධනාත්මක ප්රතිචාර ලබාදුන් රුධිර සාම්පලයක් සහිත පුද්ගලයකු HIV ආසාදිත රෝගයකු සේ සැලකේ. ELISA පරීක්ෂාව මගින් කිහිපවරක්ම ධනාත්මක ප්රතිචාර ලබාදුන් සාම්පලයක් western bolt මගින් ප්රතිචාර නොදැක්විය හැකිය. එසේ වන්නේ අසාදිත පුද්ගලයකුගේ අසම්පූර්ණ ප්රතිදේහ මගින් ප්රතිචාර දැක්වීම නිසාවෙන් හෝ ආසාදනය නොවූ පුද්ගලයකුගේ සිදුවන විශේෂ නොවූ ප්රතික්රියා හේතුවෙනි. IFA ක්රමය මේ අවස්ථාවන්හිදී නිවැරදි තීරණයකට ඒම පිණිස යොදාගත හැකි නමුත් එය බහුලවම භාවිතයට නොගැනේ. western bolt ක්රමය මගින් ද නිශ්චිත තීරණයකට එළඹිය නොහැකි අවස්ථාවන්හිදී වෛරස න්යෂ්ටික අම්ල සදහා පරීක්ෂා කිරීම ද සිදු කෙරේ. මීට අමතරව ලබාගන්නා සාම්පලයෙහි ගුණාත්මක බව අඩු වීමෙන් ද නිශ්චිත නිර්ණයකට පැමිණීමට නොහැකි වේ. එවන් අවස්ථාවලදී තවත් සාම්පලයක් ලබාගෙන HIV සදහා පරීක්ෂා කෙරේ.
